Tudi če upoštevamo, da je zdravilo stopilo naprej, se zgodijo prezgodnja rojstva in se bodo zgodila. Vendar me veseli, da se njihova pogostost ne poveča, ampak ostaja bolj ali manj na stabilni ravni. Po statističnih podatkih je odstotek prezgodnjih rojstev v različnih državah 5 - 20, v Rusiji pa zadnjih 30 let ta številka ne presega 7%.
Kakšen porod se imenuje prezgodnji?
Po definiciji Svetovne zdravstvene organizacije materinstvo pred rokom vključuje tiste, ki so se zgodile v času 22-37 tednov nosečnosti in pri katerih se je rodil plod, ki tehta 500 do 2500 gramov.
- V Ruski federaciji se držijo stare klasifikacije, to pomeni, da so prezgodnji rojstva tisti rojstva, ki so se zgodila od 28 do 37 tednov, in otrokova telesna teža doseže od 1 do 2,5 kg.
- Če je prišlo do poroda pred 28 tedni, vendar ne pred 22, in se je rodil živi plod, ki tehta 0,5 kg ali več, ki je živel natančno 7 dni ali več, se taki primeri štejejo tudi za prezgodnja rojstva. Če je eden od pogojev neskladen, se bo ta primer imenoval spontani splav v poznem obdobju.
Kaj je prezgodnji porod?
Prezgodnje rojstvo se imenuje 38 tednov nosečnosti. Dolgo časa so govorili o prezgodnjih porodih šele od 28. tedna, do takrat pa se je začela delovna aktivnost imenovala spontani splav. Vendar pa sodobne medicinske tehnologije omogočajo negovanje otrok, rojenih po 22 tednih, ki tehtajo več kot 500 g, zato se že v tem času porod rodi prezgodaj, če je bil otrok rojen živ in živel najmanj 7 dni.
Zaradi dejstva, da so otroci, rojeni do 28 tednov, preveč težko zapustiti, mnogi zdravniki še vedno pravijo, da je prezgodnji porod rojstvo po 28 tednih, pred tem pa je lahko le spontani splav. Na koncu ni vsaka bolnišnica imela drago opremo za reševanje življenj otrok, ki tehtajo manj kot 1 kg.

Vendar pa ne pokličite situacije, ampak, da shranite nosečnost ali rešiti življenje otroka, če nosečnosti ni mogoče rešiti, bodo zdravniki v vsakem primeru. Druga stvar je, da je brez ustrezne opreme in priprav, pa tudi brez goreče želje matere, to zelo težko. Zato je zelo pomembno, da pridemo v specializirano bolnišnico, v specializirano porodnišnico.
Vrste prezgodnjih rojstev
V obdobju nosečnosti je prezgodnji porod razdeljen na 3 vrste:
- Zelo zgodaj - prezgodnji porod pri 22–27 tednih - teža ploda v tem obdobju je običajno od 500 do 1000,
- Zgodnje prezgodnji porod pri 28-33 tednih - teža novorojenčka od 1000 do 2000,
- Prezgodnje rojstvo 34-37 tedna - otrokova teža približno 2500 g.
Delite tudi grožnjo nedonošen porod začetku in začel prezgodnji porod. Vrsta zdravljenja bo odvisna od vrste prezgodnjega rojstva, časa in splošnega stanja matere in otroka.
Poleg tega je možnost preživetja otroka odvisna tudi od obdobja, v katerem pride do prezgodnjega poroda. Vendar, v vsakem primeru, dlje ko je dojenček v maternici, bolje mu bo. In vsak dan, ki bo lahko odložil porod, bo bolj zdrav in močan.
Statistika nedokončane delovne sile
Kot spodbuden trenutek za ženske, ki so preobremenjeni s strahom pred prezgodnjim porodom, lahko navedemo splošne statistične podatke o prezgodnjih porodih. Upoštevajte, da je samo 6-8% vseh pošiljk prezgodnjih. Samo pomislite, samo 8 od 100 žensk rodi prezgodaj, ostali pa otroke varno varujejo.
In od tega števila le 5-7% pade na obdobja od 22 do 27 tednov.Seveda je težje dobiti takšne otroke, a kar nekaj jih uspe rešiti življenja. V obdobju od 27 do 33 tednov se rodi nekaj več kot 30% nedonošenčkov. Veliko lažje je dobiti takšne otroke, od katerih jih več kot polovica preživi.
Več kot 50% vseh prezgodnjih rojstev je 34-37 tednov. Otroci, ki so se pojavili v tem obdobju, se razlikujejo od polnega roka samo po velikosti. Vsi sistemi v njihovih telesih so že dovolj razviti, da lahko obstajajo neodvisno v zunanjem svetu.
Kot lahko vidite, absolutna večina žensk nima ničesar o čem skrbeti. Ostalo je pomembno, da se pravočasno posvetujte z zdravnikom. Čim prej se začne zdravljenje, tem večja je možnost za srečen izid.
Simptomi prezgodnjih porodov
Kot smo že omenili, dlje ko je otrok v maternici, bolj bo sposoben in zdravega rojstva. Iz tega sledi, da je zelo pomembno pravočasno pomagati ženski, ki je rodila, in, če je mogoče, ustaviti. Zato je zelo pomembno, da se pravočasno posvetujte z zdravnikom. In za to morate poznati simptome prezgodnjega poroda.
Zaustavite proces je res mogoče, vendar le, če gre za grožnjo in začetek poroda. V primeru, da se je delovna aktivnost že začela in da se je maternični vrat začel odpirati, ni mogoče ustaviti poroda. Ostaja le, da jih skrbno držite in poskusite rešiti otroka.

Znaki prezgodnjega poroda so zelo pomembni. Grozijo predčasnim porodom čutijo bolečine v spodnjem delu trebuha in spodnjem delu hrbta. Maternica je v dobri kondiciji, kar oteži želodec. Vendar materničnega vratu ni razkrit.
Začetni nedonošeni porodi spremljajo se kolikalne kontrakcije maternice, ritmično povečanje tonusa maternice. Pravzaprav - to je poln boj. V tem primeru se maternični vrat začne skrajšati in odpreti. Pogosto v tem primeru pride do izliva plodovnice.
Kako se začne prezgodnji porod? Glede na simptome se praktično ne razlikujejo od običajnih, čeprav jih redko spremljajo različni zapleti: šibka ali, nasprotno, prekomerna porod, ablacija in krvavitev. Pogosto prezgodnji porod traja veliko manj časa kot običajno.
Zdravljenje z grožnjo prezgodnjega poroda
Ko smo odkrili simptome prezgodnjega poroda, moramo najprej poklicati rešilca. Mnoge ženske imajo željo, da bi same prišle v bolnišnico, vendar je bolje, da tega ne vzdržijo. Nepotrebni premiki in obremenitve lahko pospešijo proces poroda, v avtomobilu ali taksiju pa preprosto ne bodo potrebne priprave in oprema.
Poleg tega, če se prezgodnji porod začne v zgodnjih fazah, je zelo pomembno, da pridemo v porodnišnico, ki je specializirana za takšne zaplete. V tem primeru v bolnišnici ne bo le opreme in pripravkov, ki pomagajo obdržati nosečnost, ampak tudi vse, kar je potrebno za nego nedonošenčkov.
Po klicu reševalnega vozila je najbolje vzeti sedativ, na primer valerian ali materinico. Antispazmodičen tudi ne moti, praviloma v vsaki hiši je breme. Vzemite 2 tableti naenkrat. Po tem morate ležati in počakati, da pride zdravnik. Govori z otrokom, obljubi, da bo vse v redu. Takšna komunikacija ponavadi pomiri žensko.
Po prihodu v bolnišnico bo noseča ženska najprej pregledana, tudi na ginekološkem stolu, da se razjasni položaj. Govorimo o predčasnih porodih? Kakšno je stanje materničnega vratu in tako naprej.
Zdravljenje grožnje prezgodnjega poroda in začetek nedonošenčkov, oziroma ustavitev, se začne z imenovanjem zdravila, ki zmanjšujejo tonus maternicenpr. patrusiten ali genipral. Medtem ko razmere ostajajo nestabilne, se droge injicirajo intravensko.Po stabilizaciji stanja nosečnice so injekcije nadomeščene s tabletami, ki se hranijo do 37 tednov, to je do roka, ki omogoča, da se rojstvo obravnava kot poln.
Brez tega ne morem sedativi. Zelo pomembno je normalizirati psihološko stanje ženske. Stresna situacija prispeva k razvoju prezgodnjih rojstev, strah za zdravje otroka pa je zelo močan stres. Sedativ bo pomagal prekiniti ta začaran krog.
Naslednja faza zdravljenja je odvisna od tega, kaj je povzročilo stanje. V primeru, da je ženska okužena, ji bo predpisan tečaj antibiotikov. Mimogrede, predpisali se bodo, če amnijska tekočina odide v obdobju do 33 tednov ali se začne njihovo uhajanje, otrok pa ostane brez obrambe pred vsemi okužbami, s katerimi se mama dotika - je nujno potreben potek antibiotikov. Če plodovnica izteče v 34. tednu, se prezgodnji porod ne bo ustavil.
Če govorimo o ICN, bo zdravljenje odvisno tudi od obdobja. Do 28 tednov uvedejo šiv na materničnem vratupreprečiti razkritje in ohraniti nosečnost. Operacija poteka v lokalni, zelo kratki anesteziji.

V kasnejših obdobjih se maternični vrat obleče Golgijev prstanki zategne vrat in opravlja enako funkcijo kot šivi.
Drugo zdravilo, ki ga bodo nosečnice predpisovale med prezgodnjim porodom, je deksametazon. To zdravilo ne prispeva k ohranjanju nosečnosti, njegova naloga je, da otroka postane bolj sposobna za preživetje. Dejstvo je, da je največji problem, zaradi katerega je težko rešiti življenja nedonošenčkov, to, da so njihova pljuča nerazvita.
V pljučih otrok do 37 tednov premalo posebne snovi - površinsko aktivne snovi. Pokrivati mora celotno notranjo površino alveole in preprečiti, da bi se pri dihanju zrušili. Hormon, ki ga vsebuje deksametazon, pospešuje kopičenje površinsko aktivne snovi. Če je potrebno, se isto zdravilo daje novorojenim otrokom.
Vendar pa ne v vseh primerih bodo zdravniki z vsemi sredstvi poskušali obdržati nosečnost. V nekaterih primerih, ko situacija ogroža življenje matere ali otroka, porodničarji ne bodo le ustavili pretok delovne sile, ampak jih bodo, nasprotno, spodbujali.
To velja za hude oblike preeklampsije, poslabšanje kroničnih bolezni notranjih organov ženske. Z izlivom amnijske tekočine po 34 tednih pri ohranjanju nosečnosti tudi ni potrebno.
Posledice prezgodnjega rojstva za mater in otroka
Kakšne bodo posledice prezgodnjega poroda? Za mamo posledice bodo minimalne. Na splošno ni veliko razlik od običajnih rojstev. Še več, zaradi majhnosti otroka so prelomi mednožja manj pogosti. V nekaterih primerih je ženska še vedno pridržana v bolnišnici, vendar je to praviloma posledica stanja otroka.
Vendar pa bo še vedno treba opraviti pregled, da bi natančneje določila vzroke za incident, pa tudi imenovanje zdravljenja, da se prepreči ponovitev situacije.
Po nosečnosti po prezgodnjem porodu bo ženska pod stalnim zdravniškim nadzorom. Še posebej v kritičnih časih. Seveda bo kritično obdobje, v katerem se je predčasno delo začelo zadnjič, enako kritičnemu.
Poleg tega roki so kritični:
- 2-3 tedne, ko pride do vezave jajčeca,
- 4-12 tednov, v tem času oblikuje posteljica,
- 18-22 tednov, v tem času je najbolj intenzivna rast maternice.
Prav tako morate biti previdni v dneh, ko mora koledar imeti menstruacijo.
Za otroka posledice prezgodnjega poroda bodo težje, čeprav je veliko odvisno od tega, kako dolgo je bil otrok rojen.

Če se otrok rodi za obdobje do 28 tednov, ga bo verjetno nemudoma prestavil v specializirano bolnišnico, kjer bodo na voljo vsa potrebna orodja, ki bodo omogočila ustrezno nego.
To ne pomeni, da mati ne bo mogla videti svojega otroka. Najverjetneje jo bodo pustili iti k njemu, in če bo stanje otroka to dopuščalo, bodo lahko hranili in menjali plenice. V vsakem primeru otrok resnično potrebuje materinsko ljubezen in skrb.
Dojenčki, rojeni med 28 in 34 tedni, so bolj sposobni za preživetje, primer pa lahko oddaja enota za intenzivno nego v rednem porodnišnici.
Po 34 tednih so otrokovi organi že dovolj razviti, da obstajajo v zunanjem svetu. Lahko že diha, jede, prebavi hrano in odstrani odpadke. Edini problem nedonošenčkov v tem času je premajhen. V tem primeru je lahko otrok z materjo na rednem oddelku.
V vseh treh primerih bodo mati in sorodniki morali porabiti veliko časa in truda za skrb za nedonošenčka. Toda telo majhnih otrok je zelo fleksibilno in kar je najpomembnejše, se še razvija, kar pomeni, da se bo otrok s časom popolnoma opomogel in ne bo nič drugačen od drugih otrok.
Preprečevanje prezgodnjih porodov
Kako se izogniti prezgodnjim porodom? Znano je, da je preprečevanje vedno boljše kot zdravljenje. Da bi zmanjšali tveganje za prezgodnji porod, je treba pred začetkom nosečnosti poskrbeti za nekaj zelo pomembnih točk:
- Opraviti popoln zdravniški pregled, v katerem bodo razkrite vse kronične bolezni, individualne značilnosti telesa in maternice ter prisotnost okužb. Posledica tega je, da se vse okužbe in vnetja zdravijo vnaprej, vse kronične bolezni in značilnosti telesa pa bodo zdravnikom znane že pred spočetjem in bodo zato upoštevane pri obvladovanju nosečnosti,
- Če se želite pravočasno prijaviti v nosečnico, prav tako pa natančno obvestiti zdravnika o vseh vaših boleznih in posebnostih, pokažite zdravniško dokumentacijo - na splošno čim bolj obvestite zdravnika o svojem zdravstvenem stanju,
- Izogibajte se stiku z nalezljivimi bolniki, da bi se izognili okužbi že med nosečnostjo,
- Izogibajte se pretiranim fizičnim naporom in poskusite zmanjšati število stresnih situacij. Če ima ženska težko in živčno poklic ali je situacija doma stresna, je smiselno, da se sedativi vzamejo v nosečnosti. Seveda, po posvetu z zdravnikom,
- Redno opravljajte vse potrebne raziskave, vključno s testi na viruse in okužbe, ultrazvok, CTG itd.
- Previdno spremljajte stanje pred in med nosečnostjo.
Vsi ti ukrepi bodo zmanjšali tveganje za prezgodnji porod. Toda glavna stvar, ki si jo je treba zapomniti, je, da ne glede na teden, ko se začne predčasni porod, pri 25, 30, 35 ... zdravniki bodo storili vse, kar je mogoče, da bi ohranili življenje in zdravje otroka in matere.
No, vaša naloga - v skladu s priporočili zdravnikov in čim manj živčni.
Nekatere ženske poskušajo čim hitreje odložiti trenutek hospitalizacije. Razumemo jih lahko: kdo se hoče zadrževati v bolnišnici, ko lahko še vedno malo preživite doma? Vendar je bolje, da pravočasno odidete v bolnišnico in začnete zdravljenje.
Ne pozabite, da tvegate ne le vaše stanje, temveč tudi življenje vašega otroka. Če se stanje stabilizira, vas bodo zdravniki pustili domov, saj tudi sami razumejo, da bo doma lažje in mirneje.
Predčasni porod

Pretekli porod se konča pri 5-12% nosečnosti. Po mnenju Svetovne zdravstvene organizacije je prekinitev nosečnosti ob 22-28 tednih, ki se konča z rojstvom ploda, ki tehta 500–1000 g in je živel vsaj 7 dni, šteje kot zgodnji prezgodnji porod z izredno nizko porodno težo.Če otrok, rojen pred prezgodnjim rojstvom, umre prej kot 7 dni, porodništvo in ginekologija ta izid nosečnosti obravnavata kot pozen splav.
Prezgodnje rojstvo je vedno povezano z velikim tveganjem zapletov pri novorojenčku. Nedonošeni porodi, ki se razvijejo pri 22 do 27 tednih, so manj prognostični glede na sposobnost preživetja ploda, ker do takrat pljuča novorojenčka še niso dosegla potrebne stopnje zrelosti, da bi zagotovila dihalno funkcijo. Izid prezgodnjega poroda v 28-34 ali več tednih nosečnosti je potencialno ugodnejši za novorojenčka.
Razvrstitev poroda pred rokom
Odvisno od kliničnega poteka je prezgodnji porod razdeljen na tri stopnje:
- grožnjo ali grožnjo predčasnim porodom, t
- začetek prezgodnjih porodov, za katere so značilne strukturne spremembe v materničnem vratu (zgladi in odpre do 3 cm, pojav kontrakcij, vendar ne več kot 4-krat v 10 minutah),
- začela predčasna dela - proces se ne more več ustaviti.
Glede na pogoje gestacije, ki določajo stopnjo zrelosti bodočega otroka, značilnosti poteka dela in izid ploda, je prezgodnji porod razdeljen na 3 skupine:
- 22 - 27 tednov - zelo zgodaj ali zelo zgodaj prezgodnji porod
- od 28 do 33 tednov
- poroda v času od 34 do 37 tednov (glejte kalkulator za izračun približnega datuma rojstva).
Glede na mehanizem nastanka prezgodnjih porodov so:
- spontano
- inducirane (umetne), ki se delijo na:
- zdravstvene oskrbe (hude nepravilnosti ploda, hude bolezni mater) t
- iz socialnih razlogov
Skupina 1: dejavniki, ki jih povzroča zdravstveno stanje ženske
- patologija endokrinih žlez (bolezni ščitnice in trebušne slinavke, spremembe v hipofizi, disfunkciji nadledvične žleze in drugi),
- akutne / kronične okužbe (to so lahko vnetne bolezni reproduktivnih organov, genitalne okužbe, pogoste nalezljive bolezni: gripa, ARVI, rdečke, tuberkuloza itd.)
- razvojne anomalije maternice (septum v maternici, enojna roga, dvonožna maternica),
- splošni in spolni infantilizem,
- tumorji maternice,
- komplicirana porodna anamneza (spontani splav, porod s komplikacijami, splavi (zapleti in posledice),
- poškodb
- ekstragenitalne bolezni (okvare srca, hipertenzija, patologija jeter in žolčevodov in drugi),
- isthmic-cervikalna insuficienca - v resnici gre za neuspeh mišic vratu, ki so posledica poškodb, ruptur ali hormonskega statusa.
Skupina 3: dejavniki, ki jih povzroča potek nosečnosti
- huda preeklampsija,
- pomanjkanje ali presežek amnijske tekočine,
- velik sadje,
- reproduktivne tehnologije (IVF itd.), t
- postelja
- napačna lokacija prihodnjega otroka v maternici,
- ablacija placente,
- konfliktna nosečnost
- prenatalni izpust vode.
4 skupina: dejavniki, ki jih povzroča socialno-ekonomski položaj žensk
- nevarnosti pri delu
- alkoholizem in odvisnost od drog
- težko fizično delo
- stres in utrujenost,
- stanovanjskih razmer
- starost (mlade in "stare" primipare), t
- zakonski stan (samohranilka),
- neželena nosečnost.
Kako se kažejo predčasni porodi?
Kot je navedeno zgoraj, se v svojem kliničnem poteku rojstvo preteče skozi tri faze pred rokom. In če so prva dva reverzibilni proces, to pomeni, da se lahko upočasni in podaljša nosečnost za maksimalno možno obdobje ali vsaj za obdobje, ki je potrebno za zdravljenje, pospešuje zorenje plodov ploda, je nemogoče upočasniti prezgodnji porod ).
Grozijo predčasnim porodom
Znaki ogroženih prezgodnjih porodov vključujejo:
- anksioznost zarodka, se začne preveč aktivno gibati
- pogosto uriniranje, pogosto uriniranje
- v spodnjem delu trebuha je spodnji del trebuha.
Praviloma te ženske ne opazijo teh simptomov. Bolnika je mogoče opozoriti, ali nastaja periodična hipertonija maternice ("strdi se kot kamen"). Med zunanjim porodniškim pregledom je maternica zelo lahka za toniranje, spodnji del pa se pritisne ob vhod v medenico. Poleg tega se pri opravljanju notranje študije ugotovi ohranjen maternični vrat, zunanji žrelo se zapre ali pa se prenese za prst, pri ženskah, ki ponovno rodijo.
Začetni nedonošeni porodi
V odsotnosti zdravljenja v prvi fazi proces napreduje, bolečine v nagajanju pa se spreminjajo v krče ali celo redne kontrakcije. Njihova pogostost pa ne presega 4 v 10 minutah. Zdravnik, ki opravlja vaginalni pregled, ugotavlja, da je spodnji del maternice raztegnjen (postane tanek in mehak), vrat se skrajša in poravna. Razkritje materničnega grla doseže tri centimetre. Mogoče prezgodnje rupture plodovnice.
Zgodnje prezgodnje porod
Ta stopnja je že nepopravljiva. Opaziti je treba redne delovne aktivnosti, maternični vrat pa se še naprej odpira (do 3-4 cm), pogosto se pojavijo razpoke membran.
Praviloma pride do prezgodnjih porodov s številnimi zapleti:
- pogosto prenatalno odvajanje vode,
- pogosto obstajajo anomalije generičnih sil (diskoordinacija ali šibkost),
- porod pogosto poteka hitro ali celo hitro,
- poveča tveganje za intrauterino hipoksijo,
- tveganje za krvavitev v prvih 2 urah po porodu in po obdobju, t
- med porodom (chorioamnionitis) ali po porodu so pogosti primeri infekcijskih zapletov.
Kako preprečiti prezgodnji porod?
Ko ženska vstopi v porodnišnico, zdravnik takoj oceni stanje in upošteva številne dejavnike, na podlagi katerih bo izbrana nadaljnja taktika vodenja nosečnice. Te točke vključujejo:
- gestacijske starosti
- ali ni mehurja ploda,
- kako se sadje nahaja
- stanje matere in otroka
- stanje materničnega vratu, prisotnost / odsotnost razkritja, t
- ali obstaja okužba
- prisotnost rednih napadi: tam ali ne,
- obstaja huda porodna ali ekstragenitalna patologija.
Če je obdobje brejosti krajše od 36 tednov in obstajajo ugodni našteti dejavniki, so prikazane konzervativne pričakovane taktike, ki zasledujejo cilje: oslabitev vznemirljivosti, inhibiranje kontraktilne aktivnosti maternice, povečanje vitalnosti ploda (to je preprečevanje respiratornih motenj, namenjenih »dozorevanju« ploda v plodu) , če je mogoče, zdravljenje vzroka, ki je povzročil prezgodnje pojave in preprečevanje okužbe.
- Najprej je pacientu predpisan počitek v postelji, pa tudi psiho-čustveni počitek.
- Kot sedativno zdravljenje so predpisani sedativi (motherwort, valerian, novopassit), trioksazin, nozepam ali valium.
- Hipnoza in psihoterapija sta prav tako učinkovita.
- Pomembno je imenovati zdravila proti bolečinam (analgin, ketorol) in spazmolitike (baralgin, papaverin).
Nato nadaljujte s tokolizo ali z odstranitvijo vzburjenosti in kontraktilne aktivnosti maternice. Znanih je 5 skupin tokolitičnih sredstev:
Beta adrenomimetiki
Delovanje teh zdravil temelji na zmanjšanju koncentracije kalcija v celici, kar prispeva k kontrakcijam maternice, kar povzroča njegovo sprostitev. Pogosto uporabljeni beta adrenomimetiki: ginipral, salbutamol, partusisten. Za hitro preprečevanje kontrakcij maternice se začne dajati kapljice intravensko (0,5 mg zdravila se razredči z 0,5 litra izotonične raztopine in kaplja se začne po 5-6 kapljic na minuto, nato se odmerek postopoma poveča, dokler se kontrakcije ne ustavijo). Ta infuzija lahko traja od 4 do 12 ur. Glede na to, da po prenehanju dajanja intravenskih veta adrenergičnih mimetikov, se maternica spet zoži, se še naprej jemljejo v obliki tablet.Beta adrenomimetiki imajo tudi številne neželene učinke (nižji krvni tlak, pretirano znojenje, mrzlico, bolečine v glavi, povečano tvorbo plina in drugo).
Sulfatni magnezijev oksid
Magnezijev sulfat se daje intravensko v odmerku 4 g. To zdravilo je varno za plod, znižuje krvni tlak pri ženskah, ima pomirjevalni učinek. Po intravenski uporabi preidejo na jemanje tablet v obliki Magne-B6 4-krat na dan.
Trenutno se etilni alkohol ne uporablja široko. 10% raztopino etanola razredčimo v 500 ml izotonične raztopine in kapljamo v dveh urah (20-30 kapljic na minuto). Etanol zavira delovanje oksitocina in pospešuje sintezo surfaktanta, kar preprečuje razvoj sindroma dihalne stiske (SDR) v plodu.
Kako se izogniti razvoju respiratornih motenj pri otroku?
V ta namen se vzporedno s tokolizo izvaja preventiva RDS. Prikazan je namen glukokortikoidov, ki prispevajo k nastanku površinsko aktivne snovi in hitrejšemu zorenju pljuč otroka. Površinsko aktivna snov se oblikuje v velikih alveolah in jih pokriva, prispeva k razkritju vdiha alveolov in jim ne omogoča, da se umirijo. 
Običajno se uporablja deksametazon (4 mg dvakrat na dan intramuskularno 2 do 3 dni ali 2 mg tablete: prvi dan 4-krat, na drugi 3 in zadnji dan 2-krat). Deksametazon se daje vsem ženskam, ki prejemajo tokolizo. Možna je pospešena preventiva s prednizonom (60 mg na dan za dva dni).
Če ima tokoliza pozitiven učinek, se potek zdravljenja s kortikosteroidi ponovi po enem tednu. Tudi za preprečevanje RDS se površinsko aktivno sredstvo i / m aplicira 100 ur dvakrat na dan tri dni. Zdravilo Lazolvan ni nič manj učinkovito kot glukokortikoidi. Daje se intravensko v odmerku 800-1000 mg 5 dni.
Seveda pa zdravljenje grožnje ali začetek poroda pred začetkom zdravljenja vključuje zdravljenje z antibiotiki.
- Prvič, antibiotiki zavirajo okužbo pri materi, kar je pogosto glavni vzrok tega zapleta nosečnosti.
- Drugič, preprečujejo razvoj gnojno-septičnih bolezni po porodu.
Upravljanje prezgodnjih porodov
Kako bo prišlo do prezgodnje dostave in kakšen je njihov rezultat, je odvisno predvsem od obdobja nosečnosti in zrelosti otroka. Če obdobje brejosti ustreza 22 - 27 tednom, se rojstvo hitro konča, z nepopolnim razkritjem materničnega grla, pa tudi brez zagotovitve porodniških koristi. V primeru 28–33 tednov nosečnosti so takšna rojstva skoraj pravočasna, pogosto z uporabo porodniških ugodnosti in operacij, vključno z abdominalnim porodom. V primeru nosečnosti za obdobje od 34 do 37 tednov se dostava izvede pravočasno.
Pri obvladovanju dela do izraza se skrbno nadzoruje dinamika odpiranja vratu, narava generičnih sil, vstavljanje in določanje, kako se premikajo predstavitveni deli otroka. Antispazmodiki in skrbna anestezija se pogosto uporabljajo, in narkotični analgetiki se ne priporočajo kot anestezija med kontrakcijami, saj zavirajo center dihanja in pljuča ploda, kot je navedeno zgoraj, je že nezrelo. Pravočasno se izvede tudi popravek delovne aktivnosti. Oksitocin se uporablja previdno pri razvoju šibkih kontrakcij.
Pomembno je, da v obdobju poskusov preprečite rojstvo otrok. Zato se v obdobju poroda porod opravi brez perinealne zaščite, pravočasno pa se opravi epiziotomija. Kirurški posegi (klešče, carski rez in drugi) se uporabljajo samo po vitalnih indikacijah matere. Poleg tega je treba redno ponavljati preprečevanje fetalne hipoksije. Novorojenčka se odpelje na ogrevane plenice, popkovnica pa se odreže v prvi minuti in ne takoj po rojstvu, otroka pa mora biti na mednožju ženske (drugače se bo kri »prelila« nazaj v posteljico).
Praktični primer: Imela sem 38-letno žensko na nosečnici. Nosečnost je bila tretja, želena. Pri 33 tednih pride ženska s krči. No, mislim, da se lahko še vedno ustavimo.Pri vaginalnem pregledu se izkaže: odprtina žrela maternice je polna, odsotnost mehurja ploda, in kar je najbolj grozno, se bodo noge predstavile. To pomeni, da nimamo časa za carski rez, kličem pediatra in rehabilitatorja, ker v naši bolnišnici ni posebej usposobljenih neonatologov. In potem - noge, medenični konec in telo smo rodili, glava, kot ponavadi, se je zataknila (to je največji del novorojenčka). In nimam dovolj moči, da bi ga izpeljal. Sem se zatekel k slavni sprejem Maurice-Levre-Lyashapel: dal sem otroka po levi roki, kazalec je vstavljen v usta, da se zagotovi maksimalno upogibanje glave (na ta način je lažje narisati), in s kazalcem in srednjim prstom desne roke objemam otrokov vrat. Zdelo se mi je, da je minila večnost. Kot se je izkazalo, le 2 minuti. In rodili smo se. Dukhlenky, ampak živ! Otrok je bil seveda težak. Ampak nič. On in njegova mati sta bila v zadovoljivem stanju odpuščena iz otroškega oddelka.
Nevarnost za otroka
Samo 8-10% zdravih nedonošenčkov se odpusti iz porodnišnice z maso več kot 2000 gramov. ob rojstvu, ostalo pa v specializiranih ustanovah za drugo stopnjo zdravstvene nege.
Najresnejša posledica za otroka ostaja:
- bolezen hialinske membrane (drugače, respiratorni distresni sindrom)
- nedonošenčki imajo pogoste napade asfiksije, pogosto pa se pojavljajo odpovedi dihanja
- njihova termoregulacija je oslabljena
- konjugacijo bilirubina (zlatenica novorojenčkov)
- na splošno taki otroci pogosto trpijo zaradi nalezljivih bolezni
- nedonošenčki imajo večje tveganje za telesno in duševno prizadetost kot dojenčki:
- 10-krat bolj verjetno, da bodo diagnosticirani kot malformacije
- 15-30% teh otrok ima hude nevropsihiatrične motnje - zmanjšano inteligenco, cerebralno paralizo, motnje vida in sluha, epileptične napade
- Poleg tega so nedonošenčki bolj nagnjeni k stresu
Možni vzroki prezgodnjih porodov
Zavrnitev nosečnic, da opravijo potrebne teste in teste, vodi v razvoj bolezni, ki so asimptomatske.
Zgodnje odkrivanje infekcijskih procesov bo pomagalo rešiti otroka. Neplanirane nosečnosti, kontaktiranje strokovnjakov za IVF povečuje neugodno prognozo možne prekinitve nosečnosti.
Razvoj prezgodnjih porodov spodbujajo naslednji dejavniki:
- stalno stresno okolje
- infekcijskih vnetnih procesov
- nosečnosti zaradi IVF
- v primerjavi s povprečno socialno ravnjo
- slabe življenjske razmere nosečnice (zasebne hiše s slabim ogrevanjem, pomanjkanje vodovodnih in kanalizacijskih, gosto naseljeno stanovanje),
- nezmožnost, da gredo na lahki, ki ga priporočajo ginekologi, fizično delo,
- zgodnja nosečnost pred odraslostjo,
- nosečnosti po 35. letu starosti, t
- kronične bolezni v zgodovini nosečnice (diabetes mellitus, hipertenzija, motnje ščitnice, itd.), t
- akutna faza ali okrepitev kroničnih genitalnih okužb (primarna okužba zaradi nezaščitenega spola),
- nizka koncentracija hemoglobina v krvi matere,
- Noseča uporaba različnih drog, alkoholnih pijač ali nikotinske odvisnosti, t
- zaposlovanje v nevarnih industrijah, t
- dolga potovanja in aklimatizacija (počitek pred porodom v vročih državah), t
- huda respiratorna bolezen z zapletom (suhi kašelj lahko povzroči krčenje maternice), t
- različne malformacije maternice,
- prekomerno raztezanje maternice z več plodovi, velike količine plodovnice in velikega sadja
- operacijo med nosečnostjo
- poklicne ali domače poškodbe,
- ablacija placente,
- intrauterina okužba zarodka,
- različne krvavitve
- nenormalni razvoj ploda,
- nezdružljivost krvne skupine matere in otroka (Rh-konflikt), t
- prezgodnji pretrg membran,
- spontana dilatacija materničnega vratu.
Vsi ti pogoji niso neposreden vzrok za morebitno prezgodnje rojstvo, temveč le vplivajo na dejavnike.
Možni vzroki za prezgodnji porod:
Porodniško-ginekološki
- fetus se ne zadržuje v maternici zaradi isthmic-cervikalne insuficience (šibkost mišične plasti materničnega vratu),
- nalezljive bolezni spolnih organov - vnetni proces, ki se pojavi v maternici, povzroča oslabitev mišic in posledično izgubo elastičnosti,
- prekomerno raztezanje maternice med večplodnimi nosečnostmi, veliko količino plodovnice in velik plod,
- različne maternične malformacije (dvokrake, sedla, itd.), t
- prezgodnja prekinitev posteljice,
- antifosfolipidni sindrom,
- prezgodnji porod, spontani splavi, zamujene splavi v zgodovini porodnic,
- splavi,
- kratki časovni interval med dvema nosečnostjo (do 2 leti),
- poslabšanje stanja telesa v ozadju trajnega rojstva (tri do pet zaporednih),
- nenormalnega razvoja in okužbe fetalnih okužb v maternici, t
- krvavitev ali ogrožen splav v zgodnjih fazah,
- nosečnostjo s pomočjo podpornih tehnologij (IVF itd.), t
- huda toksikoza, življenjsko nevarna, zaradi katere je povzročeno delo.
Extragenital

- endokrinopatija - funkcionalna okvara v telesu noseče endokrine žleze (ščitnica, nadledvične žleze, hipofiza, jajčniki itd.), t
- infekcijske in vnetne bolezni v akutni fazi (gripa, vneto grlo, SARS, pielonefritis itd.),
- bolezni srca in ožilja (okvare srca, aritmije, revmatoidni artritis, hipertenzija, revmatizem itd.),
- sladkorno bolezen vseh vrst
- kirurški posegi med nosečnostjo na medeničnih organih in na trebušni površini (vključno s kirurškim posegom zaradi slepiča), t
- samozdravljenje z uporabo zdravil - poleg nevarnosti za nastanek možnih deformacij otroka se oblikuje tudi verjetnost spontanega splava. Posamezna zdravila povzročajo krvavitev, krčenje maternice in dehidracijo,
- kršitev prepovedi spolnega življenja povzroča sproščanje hormonov v materino telo, kar povzroča krčenje maternice,
- fizična starost matere - nosečnice do 18. leta starosti in po 35. letih. Ženske, ki so bile starejše od 35 let, trpijo zaradi pridobljenih kroničnih bolezni, kar vodi do prezgodnjega poroda. Telo mladega dekleta, ki je noseča do popolne zrelosti, ni fizično zrelo in izzove spontane splave.
Po podatkih Svetovne zdravstvene organizacije do 40% splavov povzroča prezgodnja ruptura membran. V primeru aktivacije enega od mehanizmov pride do prezgodnjega poroda zaradi:
- vnetni proces, ki je povzročil povečano proizvodnjo biološko aktivnih snovi,
- mikrotrombi (povečano strjevanje krvi) nastanejo v žilah placente, ki vodijo v njeno smrt in kasnejšo odstranitev,
- povečana koncentracija kalcijevih ionov v celicah miometrija, kar povzroča generično aktivnost.
Diagnostika prezgodnjih porodov
Zamegljenost specifičnih simptomov v kombinaciji z mnogimi dejavniki onemogoča natančno določitev dejstva prezgodnjih porodov. V praksi se predhodna diagnoza določi v skladu z naslednjimi merili:
- ginekolog, ki je vodil nosečnost v zgodovini - popolne informacije o vseh dejavnikih, ki so vplivali na stanje nosečnice. Subjektivna ocena čustev bodoče matere (bolečina, aktivnost otroka, žalostni občutki),
- pregled pri ginekologu, da se odkrije tonus maternice in dilatacija materničnega vratu.Vaginalni pregled v ogledalih bo določil, ali je maternični vrat skrajšan, stopnja gladkosti in odpiranje grla,
- imenovanje ultrazvoka za določitev ravni dilatacije materničnega vratu in možne ločitve placente, ocenjene teže zarodka, njegove predstavitve in položaja, celovitosti plodov, splošnega stanja placente, razen njene predstavitve,
- klinične preiskave krvi in urina, t
- test za zrelost materničnega vratu (pravilna prognoza do 95% primerov),
- test fibronektina (za določitev snovi v izločkih, prisotnih ob rojstvu), t
- registracija srčnega utripa ploda,
- testi za spolno prenosljive bolezni.
Metode zdravljenja
V primeru suma na prezgodnji porod se obvezna hospitalizacija opravi v bolnišnici, kjer se izvajajo številne manipulacije:
- podaljšanje nosečnosti - poskus nadaljevanja umetne nosečnosti z uporabo zdravil. Bolniki potrebujejo strog režim v skladu s stanjem počitka, imenovanjem sedativov, spazmolitikov, elektroreleksije maternice, akupunkture in elektroanalgezije. Če se odkrije neuspeh (mehčanje in odpiranje materničnega vratu), se šivov ali porodniški obroč (pesar) položijo na maternični vrat, da se prepreči nadaljnje razkritje,
- v primeru odkrivanja nalezljivih bolezni ali grožnje okužbe zaradi ločene plodovnice je predpisano protimikrobno zdravljenje,
- Poleg tega se pljučno zorenje ploda pospešuje s pomočjo glukokortikoidov (preprečevanje sindroma dihalne stiske).
Če vse zgornje manipulacije ne uspejo, se začne postopek porodniške pomoči.
V večini primerov se prezgodnji porod hitro napreduje in posledično se poveča tveganje zapletov pri materi in plodu.
Pri takšnih rojstvih plod trpi zaradi hipoksije - maternica se z visokimi frekvencami skrči in se pospešuje vzdolž rodnega kanala. Šibke krvne žile, mehke kosti lobanje in majhna velikost fetalne glave povzročajo poškodbe pri rojstvu, intrakranialno krvavitev in poškodbe vratne hrbtenice. Nedonošenka je zaradi hitre dostave travmatizirana, carski rez pa tudi ne izključuje poškodb.
Če ni mogoče ohraniti nosečnosti, se porodniška oskrba izvaja zelo skrbno. Preventivni ukrepi proti možnim prelomom materničnega vratu in perineuma se ne uporabljajo za preprečevanje poškodb zarodka. Tveganje za materine zaplete pri delu se poveča - paradoks je v tem, da je velikost ploda majhna, vendar nepravilen prehod skozi porodni kanal povzroča visoko stopnjo poškodb. Umetno podaljšanje nosečnosti po uporabi plodovnice poveča tveganje za poporodno krvavitev in endometritis.
Rojstva po 35 tednih nosečnosti potekajo na običajen način. V tem času je plod uspešen in dodatni ukrepi za njegovo rešitev niso potrebni.
Carski rez ni priporočljiv za prezgodnji porod:
- z znaki notranje okužbe,
- v primeru globoke nezrelosti ploda,
- z zamujenim splavom.
Kadar se zgoraj priporočeni simptomi priporočajo samostojno.
Preventivni ukrepi za preprečevanje zgodnjega poroda
- Šivanje materničnega vratu, ki se uporablja za ženske iz skupine z visokim tveganjem, ne velja za večplodne nosečnosti.
- Imenovanje progesterona - učinkovito zmanjšuje možnost prezgodnjega poroda.
- Antibakterijsko preprečevanje - pravočasno zdravljenje spolno prenosljivih bolezni.
- Odstranitev tonusa maternice.
- vsakodnevno pitje vsaj 8-10 kozarcev vode (razen gaziranih pijač in močne kave) za preprečevanje dehidracije (pomanjkanje delovne sile se začne, če primanjkuje telesnih tekočin)
- izpraznitev mehurja vsake 2-3 ure (dodatni pritisk na stene maternice bo povzročil njegovo zmanjšanje)
- Prepovedano je dvigovanje uteži in prenapetost, izvajanje ostrih ovinkov in čepov,
- Priporočljivo je, da si čez dan vzamete kratek počitek, če je le mogoče, medtem ko ležite na levi strani,
- Treba se je izogibati stimulaciji dojk in bradavic, intimni aktivnosti.
V primeru kakršnihkoli težav morate nujno vložiti pritožbo pri nosečnici pri zdravniku, ki vodi nosečnost. Pravočasno zaznavanje nevarnosti prezgodnjega poroda poveča možnosti za zdravo dojenčka za 30%.
Stoženje materničnega vratu
Cervikalna konizacija je kirurški postopek, pri katerem kirurg s posebnimi orodji izloči tkivo cervikalnega kanala in tkivo materničnega vratu. Takšno ime je dobila, ker odstranjeni del ima obliko stožca. Ta operacija se uporablja v ginekologiji za ugotavljanje resnosti patološkega procesa v tkivih materničnega vratu, kot tudi za odpravo raka v neinvazivni fazi (ko patološke celice niso prodrle preko epitelija). Tudi konizacija se šteje za eno od sort ...
Odstranitev cist jajčnikov
Cista jajčnikov je benigna neoplastična tvorba, ki zahteva kirurško zdravljenje. Najučinkovitejša metoda kirurškega posega v tem primeru je laparoskopija - občutljiva operacija, ki jo spremlja minimalna travma v trebušni votlini in omogoča, da ne vpliva na funkcionalnost jajčnikov. Laparoskopija se uporablja za zdravljenje folikularnih tumorjev rumenega telesa. V veliki večini primerov zdravniki uspejo ohraniti organ in ne vplivajo nanj ...
Simptomi in stopnje prezgodnjega poroda
Po kliničnem poteku je lahko prezgodnje porodno ogrožanje, začetek in začetek. Pri ugotavljanju stopnje prezgodnjih porodov nas usmerja ocena kontraktilne aktivnosti maternice, stanja fetalnega mehurja in porodnega kanala. V primeru ogrožajoče narave prezgodnjega poroda ima nosečnica bolečino, vlečne bolečine v spodnjem delu hrbta in trebuhu, napetost maternice in njeno zmanjšanje, povečuje se motorična aktivnost ploda, včasih pa tudi krvni izcedek iz genitalnega trakta. Takšni simptomi zahtevajo nujno pritožbo na porodničarja-ginekologa.
Hude bolečine v trebuhu, redne kontrakcije, simptom ovire na materničnem vratu, pojav krvnega izcedka, pogosto - uhajanje ali razpok plodnih voda je značilen za začetni nedonošen porod. Z nastopom prezgodnjih porodov se z rednim presledkom med kontrakcijami, ki trajajo manj kot 10 minut, razvije redna porodna aktivnost, zabeleži se razkroj v serumu, pride do padca fetalnega dela, ki vodi do vhoda v medenico in pride do pretrganja vrečke mehurja.
V splošnem je za prezgodnji porod značilno prezgodnje izločanje vode, šibka, včasih močna ali neusklajena delovna aktivnost, hiter ali dolgotrajen potek, razkroj in krvavitev posteljice, poporodni zapleti, fetalna hipoksija.
Diagnostika prezgodnjih porodov
Za ugotovitev dejstva prezgodnjih porodov in njihove faze je pomembno merilo ocena stanja materničnega vratu in fetalnega mehurja. Vaginalni pregled in pregled materničnega vratu v ogledalih se opravi, da se določi stopnja razkritja materničnega grla, dolžina in konsistentnost materničnega vratu. Pri ogrožanju poroda se odkrijejo nespremenjeni maternični vrat, zaprta zunanja žrela maternice, z začetkom poroda se maternični vrat skrajša, maternični grlo rahlo odpre za 1-2 cm, s tistimi, ki se začnejo, glajenje materničnega vratu in odpiranje materničnega žrela določimo s 2-4 cm. v dinamiki v 30-60 minutah.
Za izključitev urogenitalnih okužb in latentne bakteriurie se opravi baccaptura izločanja materničnega vratu na patogene (stafilokoke, klamidijo, ureaplasmo, gonokok) in bakteriološko preiskavo urina.Z ultrazvokom, obdobjem nosečnosti, ocenjeno maso ploda, njegovim položajem in predstavitvijo, celovitostjo fetalnega mehurja, stanjem in lokalizacijo posteljice, je izključena plodna predstava. Za odkrivanje znakov hipoksije so potrebni auskultacija in instrumentalno beleženje fetalnega srčnega utripa (fetalna fonokardiografija, kardiotokografija) pri prezgodnjih porodih.
Poleg tega se za določitev porodničnega statusa uporablja Baumgartenov indeks tokolize, izračunan kot vsota točk, dobljenih pri vrednotenju številnih objektivnih parametrov (prisotnost kontrakcij, ruptura membran, krvavitev, odpiranje materničnega vratu). V tem primeru, čim manjša je ocena, bolj učinkovita je lahko tokolitična terapija.
V nekaterih primerih, s počasnim razkritjem materničnega vratu, je treba predčasne porodne bolezni razlikovati s patologijo sečil in trebušnih organov: pielonefritis, cistitis, urolitiaza, gastroenteritis, spastični kolitis, akutni apendicitis.
Zdravljenje prezgodnjih porodov
Če sumite na prezgodnji porod, je nujna takojšnja hospitalizacija nosečnice v porodniško bolnišnico. Če je z grozečo ali začetno naravo prezgodnjih porodov dovoljena taktika podaljšanja nosečnosti, potem v primeru zgodnjega poroda, uhajanje amnionskih voda, znaki okužbe ali hude ekstragenitalne bolezni privedejo do aktivnega dela.
Terapija za grozeče in začetne nedonošenke zahteva uporabo počitka v postelji, sedativov (maternice, baldrijana, diazepama) in antispazmodičnih zdravil (drotaverin, metacin, papaverin), fizioterapevtske učinke - elektroreloksacijo maternice (amplipulzno zdravljenje), elektroanalizo, akupunkturo.
Glukokortikoidna zdravila (deksametazon, prednizolon, betametazon) so predpisana za pospeševanje zorenja pljučnega tkiva zarodka in preprečevanje respiratorne odpovedi pri novorojenčkih z grožnjo prezgodnjega poroda pri do 34 tednih nosečnosti. Zdravljenje z glukokortikoidi je kontraindicirano ob prisotnosti razjede na želodcu ali dvanajstniku, endokarditisu, cirkulatorni insuficienci, III. Stopnji, nefritisu, aktivni tuberkulozi, osteoporozi, hudi sladkorni bolezni, gestozi.
Izvajanje tokolitične terapije omogoča odstranitev kontraktilne aktivnosti in tonusa maternice. Pri nedonošenih porodih je indicirano dajanje magnezijevega sulfata, beta mimetike (ipratropijev bromid, terbutalin, fenoterol itd.), Inhibitorje prostaglandina (naproksen, indometacin). Preprečevanje fetalne hipoksije in placentne insuficience poteka z imenovanjem dipiridamola, pentoksifilina, vitamina E.
Pri odkrivanju streptokoknih, gonokoknih, klamidijskih okužb, bakterijske vaginoze in trichomonas vulvovaginitisa je predpisano protimikrobno zdravljenje. V primeru odkritja istmično-cervikalne insuficience se na materničnem vratu namesti poseben obroč - uvedba porodnične pesarije, glede na indikacije (če je funkcija nadledvične žleze in ščitnice nezadostna) - hormonska korekcija.
Zapleti prezgodnjih porodov
Pri otrocih, rojenih pred prezgodnjim rojstvom, se zaradi nezrelosti vseh anatomskih struktur pogosto pojavijo rojstva (intrakranialne krvavitve, poškodbe vratne hrbtenice), hipoksija in funkcionalna odpoved pljuč. Za žensko lahko prezgodnja dela otežijo zlomi in poškodbe materničnega vratu, poporodno krvavitev in okužbe (gnojenje šivov, poporodni metroendometritis, peritonitis, sepsa).
Nedonošenčki
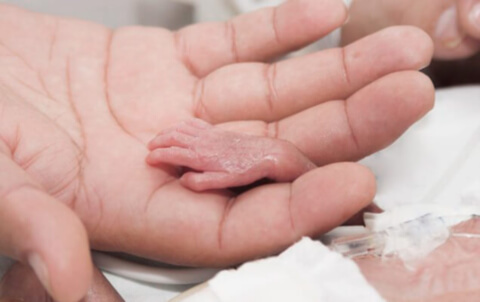
Od 37. tedna se upošteva popolnoma zrela nosečnost. Začetek dela pred tem datumom se imenuje prezgodnji.Vendar pa obstaja eno zelo pomembno pojasnilo: porod (in ne spontani splav) naj bi povedal rojstvo otroka v obdobju od 22 tednov. Poleg tega, če teža zarodka ob istem času doseže vsaj 500 g, so zdravniki prisiljeni obupno boj za njegovo življenje. To je določeno z zakonom. Toda v praksi na žalost pogosto ni videti tako. Reševanje in podpora takšne drobtine je zelo drag postopek, ki je odgovoren in zahteva visoko usposobljeno medicinsko osebje. Organi in sistemi takšnega majhnega otroka še niso oblikovani in se ne razvijajo pravilno, niti ne more dihati sam. Zato z obstoječo grožnjo prezgodnjega poroda dobesedno zadeva vsak dan, kar bo otroku pomagalo še malo, vendar še vedno raste in se krepi v materinem trebuhu: to zagotovo poveča možnosti za preživetje v primeru dostave. Zato bodite odgovorni, če vam zdravnik pove o potrebi po bolnišničnem spremljanju zaradi visokega tveganja za prezgodnji porod.
Umetno izzvan iz zdravstvenih razlogov (20–30%) Uredi
- Glede na pričevanje matere: hude ekstragenitalne bolezni z dekompenzacijo, ki ogrožajo življenje ženske.
- Glede na pričevanje ploda: smrt ploda, postopno poslabšanje, neozdravljivost in nezdružljivost z deformacijami v življenju.
V času trajanja nosečnosti Edit
- 22-28 tednov. 5% vseh prezgodnjih porodov. Globoka nedonošenost z izredno nizko telesno maso do 1000 gramov. Izredno neugodna prognoza.
- 28-30 tednov in 6 dni. 15% vseh PR. Huda nedoraslost s telesno težo do 1500 gr. Z uvedbo glukokortikoidi lahko pospeši zorenje pljuč ploda. Prognoza je ugodnejša kot v prvi skupini.
- 31 do 33 tednov in 6 dni. 20% vseh PR. Zmerna jakost predčasne bolezni.
- 34-36 tednov in 6 dni. Dojenčki z zrelimi pljuči. Ne zahtevajte uvedbo glukokortikoidov, nizko stopnjo nalezljivih zapletov.
Pogostost prezgodnjih porodov je 5-10% in kljub razvoju medicine ostaja stabilna. 60-70% nedonošenčkov umre v prvih dneh življenja. Mrtvi se rodijo 8 do 13-krat pogosteje kot med rojstvom na polni rok. In 50% prezgodaj rojenih otrok trpi zaradi hudih nevroloških bolezni, vključno s cerebralno paralizo, hudimi vidnimi in slušnimi okvarami (do rojstva gluhoslepnih otrok) in hudimi kroničnimi boleznimi dihal.
Ni enotne teorije o razvoju prezgodnjih porodov. Zaradi velikega števila dejavnikov tveganja ni mogoče natančno določiti vzroka, zato je napoved PR zelo težka. Vse dejavnike tveganja lahko razdelimo v dve veliki skupini:
Dejavniki, ki jih povzroča trenutna nosečnost Uredi
- Nizek socialno-ekonomski status matere in s tem povezana podhranjenost, nezadosten vnos vitaminov in elementov v sledovih
- Zloraba alkohola, nikotina in narkotičnih snovi.
- Starost pod 18 let in več kot 35 let.
- Kronične stresne situacije.
- Prezračnost membran.
- Voda ali plitka voda.
- Hude sistemske bolezni in poslabšanje njihovega poteka med nosečnostjo.
- Okužbe, genitalne in sistemske.
- Placenta previa in PONRP.
- Krvavitev iz maternice.
- Poškodbe
- Moški fetalni spol
- Operacije na trebušnih organih in predrakavih stanjih materničnega vratu
Najpogostejše dve teoriji mehanizma razvoja PR.
- Nivo progesterona se zmanjša in raven estrogena se poveča, kar povzroči povečano proizvodnjo oksitocina, ki spodbuja krčenje maternice.
- Decidual activation - malo preučeno in ni dokazano.
Toda v večini primerov ni mogoče natančno določiti mehanizma za razvoj PR. V sodobnem porodništvu se šteje, da so posledica več dejavnikov naenkrat, ne samo enega, in v vsakem primeru, odvisno od kombinacije dejavnikov in njihovega števila, se bo mehanizem razvoja PR razlikoval.
Zaradi kombinacije velikega števila povzročiteljev in odsotnosti kakršnih koli specifičnih simptomov je napoved PR.Edina raziskovalna metoda, ki lahko pojasni diagnozo PR je določitev fibronektina v izcedku iz nožnice, ki običajno ne bi smel biti (tik pred porodom) in transvaginalni ultrazvok z določitvijo dolžine materničnega vratu. Glede na to, da fibronektinski test še ni na voljo v Ruski federaciji, je edino diagnostično merilo sprememba dolžine materničnega vratu. Pri dolžini cervikalnega kanala več kot 3 cm je tveganje za razvoj PR v prihodnjem tednu le 1%. Dolžina 2,5 cm ali manj poveča tveganje za PR 6-krat. Tudi za napoved PR je uporabljen test zrelosti materničnega vratu Actim-Partus. Njegov negativen rezultat kaže na nizko tveganje za PR v naslednjih 7 dneh. Točnost preskusa je 94%.
Diferencialna diagnoza Uredi
Ni posebne klinike, značilne za PR, in večina žensk, ki so sprejete v bolnišnico, se pritožujejo zaradi bolj ali manj intenzivne bolečine v spodnjem delu trebuha in spodnjega dela hrbta, kot tudi tonusa maternice. Vendar 62% nosečnic, ki so v bolnišnico zaprosile za podobne simptome, nima nič opraviti s stanjem, ki ogroža nosečnost, in to je manifestacija sočasnih bolezni. Zato je treba najprej izključiti črevesno patologijo, bolezni sečil, PONRP, nekrozo materničnih fibroidov in neuspeh maternične brazgotine.
PR taktike so v prvi vrsti odvisne od trajanja nosečnosti in od prezgodnjega pretrganja plodovnice. Vključuje naslednje korake.
- Napovedovanje nastopa PR.
- Preprečevanje sindroma dihalne stiske (pospeševanje pljučnega zorenja z glukokortikoidi).
- Podaljšanje (ohranitev) nosečnosti za prehod v bolnišnico višje ravni za pripravo na rojstvo prezgodnjega otroka.
- Preprečevanje infekcijskih zapletov, zlasti v primeru prezgodnjega pretrganja plodovnice.
PR v zgodnjih fazah (do 34 tednov) spremlja razvoj sindroma dihalne stiske, to je rojstvo otroka z nezrelimi pljuči, ne more samostojno dihati, ko se alveoli zrušijo in ne opravljajo svoje osnovne funkcije, zato v maternici pospešujejo zorenje pljučnega tkiva s hormoni kortikosteroidi). Terapijo izvajamo dva dni, kar ni dovolj le za preprečevanje RDS, ampak tudi za zmanjšanje pojavnosti intraventrikularnega krvavitve in za zmanjšanje perinatalne umrljivosti kot celote.
Kortikosteroidi so predpisani za prenatalno rupturo amniotske tekočine, klinične manifestacije PR in pri pripravi za zgodnje porodu pri ženskah s hudimi sistemskimi boleznimi, ki so se med nosečnostjo poslabšale.
Hormonska terapija je kontraindicirana pri bolnikih z izrazitimi kliničnimi simptomi infekcijskega procesa in nosečnostjo več kot 34 tednov.
Podaljšanje ali povečanje trajanja nosečnosti je potrebno predvsem za pridobitev časa za preprečevanje fetalnih RDS. Izvaja ga več skupin zdravil, ki spadajo v tokolitike - zdravila, ki zavirajo kontraktilno aktivnost maternice. Izvaja se preventivna tokoliza, tj. Dokler se ne pojavijo prvi znaki kontraktilne aktivnosti, ker je terapevt (že v ozadju kontrakcij) pogosto neučinkovit. To traja največ 48 ur, saj je daljša uporaba neučinkovita.
Kontraindikacije za dajanje tokolitikov so: t
- Chorionamnioti
- Krvavitev in razkroj posteljice
- Hude dekompenzirane bolezni mater
- Države, v katerih ohranjanje nosečnosti nima smisla: smrt ploda in prirojene napake niso združljive z življenjem.
Z grožnjo prezgodnjega poroda, še posebej v ozadju predporodnega izpusta plodovne vode, je treba antibiotično zdravljenje začeti najkasneje 4 ure po vstopu ženske v bolnišnico.
Način dostave je odvisen od trajanja nosečnosti, stanja matere in ploda, položaja in predstavitve plodu ter je v vsakem primeru individualen.
PR ni indikacija za carski rez, vendar je pri gestacijskem obdobju do 32 tednov ta metoda še bolj zaželena, saj izboljšuje prilagoditev otroka po rojstvu.
Prezgodnja ruptura membran (PRP) spremlja skoraj vsako tretje prezgodnje rojstvo in je posledica tega pomemben del neonatalnih bolezni in smrti. Trije glavni vzroki neonatalne umrljivosti, povezane s PRPD pri nedonošenčkih, so prezgodnji, sepsa in hipoplazija (hipoplazija) pljuč.
Smrtnost otrok zaradi sepse v prvih dneh življenja je 4-krat večja kot pri PR, ki ni zapletena z CRD. Pri materi to stanje ogroža v 13-60% primerov z razvojem chorionamnionitisa. Diagnostika CRD kot tudi PR diagnostika je zapletena zaradi odsotnosti skupnih in zanesljivih diagnostičnih metod, kot tudi zaradi utrujenosti kliničnih simptomov z visokimi stranskimi odlomki, ki se izbrišejo v eni uri po prelomu. Pri postavljanju diagnoze se je treba zanašati samo na besede same noseče ženske.
Klinične manifestacije PPPO Edit
- Povečanje količine izpusta in spreminjanje njihovega značaja - postanejo tekoči in vodni.
- Sprememba količine izpusta, ko spremenite položaj telesa.
- Poleg izpuščanja se lahko pojavijo tudi bolečine v trebuhu ali krču, ali krvav izcedek.
Posebno pozornost je treba pokazati ženskam z večplodnimi nosečnostmi in prisotnostjo nalezljivih bolezni spolnih organov, kot tudi tistim ženskam, katerih zgoraj navedeni simptomi se pojavijo po travmi ali padcu.
V domači medicini obstaja takšna situacija, da se več pozornosti posveča tako imenovanemu tonusu maternice. V prisotnosti vlečne bolečine v spodnjem delu trebuha in hrbta ali neprijetnih občutkov je v mnogih primerih postavljena diagnoza grožnje prezgodnjega poroda in ženska se intenzivno zdravi med nosečnostjo. Čeprav, kot je navedeno zgoraj, več kot polovica nosečnic s podobnimi simptomi ne potrebuje podaljšanja. In izoliran maternični ton sam po sebi ni znak prezgodnjih porodov. Ker je resnična nevarnost CRD in pomembnost pravočasne diagnoze pogosto zmanjšana, pripisujejo povečano izločanje normalnim fiziološkim. Ali pa obstaja še ena skrajnost - vsaka nosečnica, ki se je pritožila zaradi obilnega in tekočega izcedka, je določena v bolnišnici in predpisala celovito zdravljenje za preprečevanje infekcijskih zapletov in razvoj zgodnjega poroda. Posledica tega je, da popolnoma zdrave ženske z normalno nosečnostjo prejemajo nepotrebno zdravljenje, ogrožajo plod, nosečnice, ki potrebujejo takojšnjo hospitalizacijo, pa se pošljejo domov.
Diagnoza prezgodnjega pretrganja amnijske tekočine Edit
Zato je pomembna ustrezna diagnostična metoda, ki bi lahko po 12 urah razkrila vrzel v membranah, za kar obstoječe diagnostične metode niso sposobne. Najpogostejše in najpogosteje uporabljene metode, žal, v eni uri, so neinformativne in večina od njih je nedostopna za domačo diagnostiko, ko sama ženska lahko preveri svoje sumnje, v primeru odmora pa nujno poišče zdravniško pomoč brez zapravljanja dragocenih minut in povečanja nosečnosti in rojstvu zdravega otroka. Ali pa poskrbite, da je popolnoma varen, otroka ne izpostavljajte stranskim učinkom predpisanih zdravil.
Biološki označevalci v diagnostiki PPPO Edit
V definiciji PRP - amniocenteze z indigokarminom obstaja natančna diagnostična metoda - »zlat standard«, vendar se zaradi visoke stopnje invazivnosti, kompleksnosti postopka in visokega tveganja za razvoj PR ne uporablja, čeprav daje 100% rezultat.
V dolgoletnih raziskavah in delu smo ustvarili metodo, ki po vsebini informacij ustreza indiokarminski amniocentezi, kar daje skoraj 100% rezultatov. Toda za razliko od prve metode je popolnoma neinvazivna in celo primerna za samo-diagnozo ženske doma.
Diagnostična metoda temelji na detekciji placentnega α-mikroglobulina-1 (PAGM-1), ki ga tvorijo celice placentne decidualne membrane in je v velikih količinah najdena samo v amnijski tekočini in se ne zazna v drugih telesnih tekočinah. Ustvarjen test je tako občutljiv, da reagira celo na sledove beljakovin v nožnici. Priporoča ga Evropsko združenje porodničarjev in ginekologov in je že našlo uporabo v številnih vodilnih klinikah v državi.
Toda problem PRP je še vedno odprt, saj pomanjkanje informacij med ženskami (tako kot mnogi porodničarji-ginekologi) o prisotnosti patologije, njenih posledic in kar je najpomembnejše o hitrih diagnostičnih metodah, ki omogočajo samostojno diagnosticiranje 5 minut, ohranijo to visoko število - 40% prezgodnji porod in 20% perinatalne smrti zaradi prezgodnjega pretrganja plodovnice.
Urejanje primarnega preprečevanja
Primarna preventiva se izvaja pred začetkom trenutne nosečnosti.
Učinkovito omejevanje intrauterinih manipulacij (kiretaža, splavi), obveščanje žensk o velikem tveganju PR med umetnim osemenjevanjem.
Predpisovanje multivitaminov pred in med prva dva meseca nosečnosti je neučinkovito.
Sekundarna preventiva Uredi
Sekundarna profilaksa med nosečnostjo
Uvedba programov proti nikotinu med nosečnicami je učinkovita.
Odmerjanje kalcija med nosečnostjo, mikrohranili, vitamini C in E ni učinkovito in pitje veliko tekočine za ponovno oskrbo s placento.
Uvajanje materničnega vratu je sporno in šivanje kratkega vratu je neučinkovito za vse ženske, razen za visoko ogroženo skupino (večplodna nosečnost, resnična ICN).
Progesteron za preprečevanje prezgodnjih porodov
Nedavne študije so pokazale, da lahko progesteronska zdravila znatno zmanjšajo pojavnost prezgodnjih porodov pri visoko rizičnih bolnikih. Tako je v nosečnicah s prezgodnjim porodom indicirana anamneza intramuskularne uporabe 17-hidroksiprogesteron kaproata v odmerku 250 mg od 16-20 do 36 tednov nosečnosti. Nosečnice z asimptomatskim skrajšanjem materničnega vratu z ultrazvokom na 20 mm ali manj kažejo vaginalno uporabo pripravkov progesterona (200 mg kapsule ali 90 mg gela) dnevno do 36 tednov nosečnosti.
Antagonisti receptorjev za oksitocin so temeljno nov razred tokolitičnih zdravil, blokirajo oksitocinske receptorje, pomagajo zmanjšati tonus miometrija in zmanjšajo kontraktilnost maternice. Poleg tega zdravila iz te skupine zavirajo učinke vazopresina z vezavo na njegove receptorje. Ta skupina vključuje zdravilo atosiban.
Atoziban se daje intravensko v 3 zaporednih fazah: t
1. Na začetku, 1 minuto, dajemo 1 vialo z 0,9 ml zdravila brez redčenja (začetni odmerek 6,75 mg).
2. Takoj po tem se zdravilo infundira v odmerku 300 µg / min (stopnja injiciranja 24 ml / uro ali 8 kapljic / min) za 3 ure.
3. Nato neprekinjeno (do 45 ur) infuzijo atosibana v odmerku 100 µg / min (hitrost injiciranja 8 ml / uro ali 3 kapljice / min).
Skupno trajanje zdravljenja ne sme presegati 48 ur. Največji odmerek za celotno zdravljenje ne sme preseči 330 mg.Če je potrebno ponovno uporabiti atosiban, morate začeti tudi z 1. stopnjo, čemur sledi infundiranje zdravila (stopnje 2 in 3). Ponovna uporaba se lahko začne kadar koli po prvi uporabi zdravila, lahko se ponovi do 3 cikle.
Glavne kontraindikacije za uporabo blokatorjev oksitocinskih receptorjev so:
• gestacijska starost je 33 polnih tednov,
• prezgodnje rupture membran med nosečnostjo za obdobje> 30 tednov,
• zastoj rasti in / ali znake stiske,
• smrt ploda,
• sum na intrauterino okužbo,
• predstavitev ali prezgodnja odstranitev placente, ki se običajno nahaja,
• katera koli druga stanja, ki prizadenejo mater in plod, pri katerih je nevarnost za ohranitev nosečnosti.
V Rusiji je atosiban registriran kot tokolitik od leta 2012. Vključen je na seznam VED od 1. januarja 2015. Na podlagi razpoložljivih podatkov je mogoče govoriti o zmanjšanju stranskih reakcij pri materi pri uporabi antagonistov oksitocinskih receptorjev v primerjavi z beta mimetiki, medtem ko ostaja učinek na kontraktilno aktivnost maternice približno enak.
""


