
Nosečnost - ena od oblik spontanega splava ploda, za katero je značilno popolno prenehanje razvoja zarodka in njegove smrti. Obstaja tako patološko stanje v 1-2 trimester in se kaže v prenehanju toksikoze, pojav krvavitev, hipertermija. V obdobju 18-28 tednov je glavni simptom izpuščenega splava popolna prekinitev fetalne motorične aktivnosti. Diagnozo postavimo na podlagi objektivnega pregleda in podatkov o ultrazvoku. Zdravljenje vključuje izzivanje splava z zdravili ali čiščenje maternice iz jajčne celice in njenih membran.
Vzroki za izpustitev splava
Nosečnost sproži različne dejavnike, ki nekako vplivajo na žensko in plod. Patogeneza te patologije v porodništvu ni v celoti razumljena in je neposredno odvisna od etiologije bolezni. V vsakem primeru žensko telo zazna plod kot tujek in ga poskuša zavrniti. Rast zarodka se ustavi, nosečnost preneha, kar spremljajo ustrezni simptomi. Pri približno 70% teh bolezni so genetske nepravilnosti postale glavni dejavnik, ki je vzrok za pojav zamujenega splava. V nasprotju z delitvijo kromosomov lahko nastanejo resne prirojene okvare, ki so nezdružljive z življenjem. Praviloma se fetalna smrt, ki jo sproži genetska okvara, pojavi v 8. tednu embriogeneze.
Približno z isto frekvenco se pojavlja bledenje nosečnosti v ozadju hormonskega neravnovesja. Z zmanjšano proizvodnjo progesterona - snovi, ki zagotavlja normalno nosečnost, plod preneha preživetje. Vzrok za zamujeno splav je pogosto povečana raven androgenov - moških spolnih hormonov. Da bi izključili možnost smrti ploda, je pomembno, da se v fazi načrtovanja spočetka opravi popoln zdravstveni pregled in da se ti dejavniki opredelijo, če so prisotni. Predhodno zdravljenje vam omogoča normalizacijo hormonov in preprečevanje zamujenega splava.
Infekcijski procesi lahko povzročijo tudi izpustitev splava. Nevarnost predstavljajo bolezni genitalnih in drugih organov. Po zanositvi postane žensko telo manj odporno na učinke patogene mikroflore, zato bolniki pogosto trpijo za ARVI, virusnimi patologijami. Zamrznjena nosečnost se ne razvije zaradi škodljivih učinkov patogena na plod, ampak zaradi spremljajočih simptomov - zastrupitve, hipertermije. Istočasno izgubi določene sestavine, zlasti kisik, in postopoma izgubi sposobnost preživetja.
Med vsemi okužbami je tveganje za zamujeno splav najvišje, če je noseča ženska okužena z rdečkami ali citomegalovirusom. Ti patogeni prodrejo neposredno v plod skupaj s krvnim obtokom in prizadenejo osrednji živčni sistem, kar prispeva k nastanku hudih nepravilnosti ploda. Po 2-3 mesecih embriogeneze lahko antifosfolipidni sindrom sproži nosečnost. V ozadju te patologije se pojavi nenormalna tvorba placente, opazi se kršitev strjevanja krvi. Zaradi motenj cirkulacije plod izgubi hranila in ustavi razvoj.
Nosečnost med nosečnostjo se lahko pojavi pod vplivom nespecifičnih negativnih zunanjih dejavnikov. Zaradi nezadostnega bivanja na svežem zraku, stalne utrujenosti, uporabe slabe kakovosti hrane, ki ne zagotavlja potrebnih snovi v telesu, se povečuje tveganje za nastanek patologije.Tudi nošenje preveč tesnih in tesnih oblačil lahko povzroči izpustitev zaradi prekinitve oskrbe s plovili. Posledično je moten krvni obtok, razvije se hipoksija, sledi smrt ploda. Skupina tveganja za pojav zamujenih nepravilnosti vključuje ženske z anamnezo mrtvorojenosti, večkratnimi splavi in spontanimi splavi, hormonskimi motnjami in menstrualnimi motnjami. Verjetnost te porodnične nenormalnosti se povečuje z endokrinimi boleznimi, nepravilno strukturo organov za razmnoževanje (npr. Sedlo ali dvokrako maternico), postopki lepljenja.
Simptomi izpuščenega splava
Ko je bolnica noseča, se vsak bolnik manifestira z določenimi lastnostmi, ni standardne klinične slike. Sprememba bazalne temperature v smeri njenega padca je značilen simptom patologije, ki se pojavi v prvem trimesečju. Pri zamujenem splavu ženske najprej opazijo izboljšanje svojega splošnega stanja - slabost izginja, če je bila prisotna prej, je olajšanje v mlečnih žlezah. Objektivni pregled ni povečanje maternice. Ko pacientovo telo začne zavračati mrtvega otroka, se izpuščeni splav pokaže s hipertermijo, mrzlico in slabim splošnim počutjem. Pojav bolečine v spodnjem delu trebuha, krvavitev - jasni znaki splava. Pogosto zamujeni splav v zgodnjih fazah ne spremljajo patološki simptomi do začetka spontanega splava.
V drugem trimesečju bodo porodniške nepravilnosti popolnoma enake. Dodatni znak, ki se pojavi pri bolnikih po 18-20 tednih, je odsotnost fetalne motorične aktivnosti. Objektivni pregled ženske in izvedba auskultacije na zamrznjeni nosečnosti lahko kažeta na nezmožnost poslušanja srčnega utripa otroka. Za potrditev diagnoze in določitev medicinske taktike, ko se pojavi vsaj en zaskrbljujoč simptom, mora bolnik nemudoma stopiti v stik z porodničarjem-ginekologom.
Diagnoza in zdravljenje izpuščenega splava
Za potrditev zamrznjene nosečnosti se opravi objektivni pregled bolnika. Možno je ugotoviti odsotnost povečanja maternice. Prav tako je pacientu dodeljen krvni test za vsebnost hormona hCG. Ko nosečnost preneha blediti, se njena raven zmanjša in ne ustreza kazalcem, ki so značilni za to obdobje embriogeneze. Instrumentalna diagnostika je ultrazvočno skeniranje votline maternice. Pri pogrešanih odsotnostih ni znakov fetalnega življenja (telesna aktivnost, srčni utrip).
Nosečnost med nosečnostjo zahteva takojšnjo zdravniško pomoč, saj se mrtvi plod, medtem ko je v maternici, začne razpadati, strupene snovi pa se absorbirajo v materino kri, kar vodi v poslabšanje njenega stanja do smrti. Najprej se embrij odstrani iz maternične votline. V primeru izpustitve splavov v prvih dveh mesecih embriogeneze se umetni splav najpogosteje izvaja s pomočjo zdravil. V ta namen uporabimo kombinacijo analogov prostaglandina E1 in antagonista progesterona. Zaradi prejemanja teh sredstev se plod izloči iz maternice zaradi njegovega zmanjšanja (to pomeni, da pride do spontanega splava).
Tudi, ko je nosečnost zamrznjena, se lahko izvede kirurška odstranitev jajčne celice. V ta namen se uporablja vakuumsko sesanje ali strganje. Prva metoda se imenuje mini-splav in predstavlja »izčrpanje« zarodka s posebnim vakuumskim aspiratorjem. Pri tem je indicirana lokalna ali splošna anestezija, odvisno od bolnikovega psihološkega stanja.Vakuumska aspiracija je hiter in neboleč način za zdravljenje izpuščenega splava, ki ga lahko uporabimo le v prvem trimesečju nosečnosti.
Zamrznitev nosečnosti v prvem trimesečju lahko prekine tudi kiretacija votline maternice. Ta kirurška intervencija vključuje kiretažo (čiščenje) maternice, da se odstranijo mrtve zarodke in plodove membrane. Ta postopek se izvaja tudi pod splošno anestezijo, je neboleč, vendar lahko povzroči redčenje miometrija, zaradi česar je nemogoče, da se jajčeca vsadi z razvojem neplodnosti. Pri zamujenem splavu se kuretaža izvaja v primerih, ko so druge metode kontraindicirane. Če se patologija diagnosticira v drugem trimesečju, se mrtvi plod odstrani z umetnim rojstvom.
Po kirurškem zdravljenju izpuščene nosečnosti se ženski predpiše zdravljenje z zdravili. Da bi preprečili razvoj vnetnega procesa in okužbe v maternični votlini bolnika, so predpisana antibakterijska in protivnetna zdravila. Poleg tega je po odpravi izpuščene nosečnosti pomembna vloga ponovne vzpostavitve funkcionalnosti endometrija, tako da lahko bolnik ponovno otroka nosi. Za to se uporablja hormonska in imunsko-korektivna terapija.
Kot simptomatsko zdravljenje izpuščenega splava so predpisani antispazmodiki, zdravila, ki spodbujajo zgodnje zmanjšanje maternice. Vzporedno z zdravljenjem z drogami je pomembno, da ženska zagotovi psihološko pomoč. Mnogi bolniki, ki so doživeli zamujeno splav, morajo delati s psihologom, ki pomaga pri hitrem spopadanju s tem, kar se je zgodilo, in obnovi normalno psiho-čustveno stanje.
Napoved in preprečevanje izpuščenih splavov
Pri zamrznjeni nosečnosti ni mogoče rešiti zarodka, za žensko pa je ta patologija običajno prognostično ugodna. Po odstranitvi mrtvega zarodka in izvajanju zdravljenja se lahko bolnik vrne k svojemu normalnemu življenjskemu slogu. Načrtovanje naslednjega spočetja po zamrznjeni nosečnosti ni dovoljeno prej kot šest mesecev. Zaželeno je, da se ugotovijo možni vzroki za smrt ploda, da se pozneje odpravi vpliv teh dejavnikov na telo ženske.
Preprečevanje zamujenega splava je predvsem v načrtovanju zasnove. Oba partnerja morata opraviti popoln zdravniški pregled in zdraviti vse ugotovljene bolezni, ki lahko povzročijo smrt ploda. Morda boste potrebovali genetsko svetovanje za diagnozo skritih kromosomskih nepravilnosti pri enem ali obeh zakoncih. Pacient mora preprečiti razvoj izpuščenega splava po zanositvi, strogo slediti zdravnikovim navodilom, odreči se slabim navadam, se izogniti stresu, normalizirati prehrano, delati in počivati. Pomembno je, da ostane manj na mestih, kjer je veliko ljudi, da bi zmanjšali tveganje za nalezljive bolezni.
Zamrznjena nosečnost. Kaj je to?
Fading je ena od vrst spontanih splavov. To se zgodi, ko plod preneha razvijati in umre, kljub dejstvu, da je bil začetek nosečnosti takšen, kot bi moral biti.
Tudi nosečnost se ustavi, ko pride do zanositve in po njeni implantaciji (to pomeni, da je oplojeno jajčece sposobno pripeti), vendar se razvoj zarodka iz nekega razloga ne pojavi. V tem primeru se oblikujejo samo izven embrionalni organi in otrok v jajcu ni. Takšen pojav se imenuje »prazno jajce jajc«.
Kakšna je časovna omejitev, ki se najpogosteje zgodi?
Praviloma se zamrznitev zaradi nosečnosti najpogosteje pojavi v prvem trimesečju nosečnosti. Vendar pa se lahko zgodi v kateri koli fazi, celo nekaj tednov pred porodom.
Strokovnjaki so ugotovili, da so nekatera obdobja nosečnosti še posebej nevarna za otroka, ker je v tem času še posebej ranljiv. Te se imenujejo 3-4 tedne, 8-11 tednov in 16-18 tednov nosečnosti. Eden od najbolj kritičnih obdobij, ko obstaja največja verjetnost bledenja, je prepoznan v 8. tednu, ko je otrok oblikoval vitalne organe.
Zakaj se nosečnost ustavi?
Razlogi za ta pojav - precej. Včasih zdravniki nikoli ne ugotovijo, kaj je povzročilo bledenje v določenem primeru. Med najpogostejšimi vzroki so:
- genetske motnje (predstavljajo do 70% vseh pogrešanih nosečnosti), t
- hormonsko neuspeh (če primanjkuje progesterona ali estrogena ali obratno - povečana količina moških spolnih hormonov (androgeni)),
- IVF (praksa kaže, da je med nosečnostjo, ki je posledica umetne oploditve, tveganje bledenja veliko večje)
- nalezljive bolezni (citomegalovirus, rdečka, gripa) t
- spolno prenosljive bolezni (mikoplazmoza, ureaplasmoza, klamidija, gonoreja, sifilis itd.)
- antifosfolipidni sindrom (s temi motnjami se začne krvni strdek v kapilarah nosečnice in v krvnih žilah posteljice, nastajajo krvni strdki, kar vodi do podhranjenosti in dihanja zarodka, zaradi česar lahko umre)
- zloraba alkohola, nikotina, drog,
- stres, preobremenitev, dvigovanje uteži.
Znaki zamujenega splava
Sprva, še posebej, če se je v prvem trimesečju pojavilo bledenje, ženska ne ve za njeno stanje. Za določen čas (do prekinitve posteljice) ima vse znake nosečnosti: slabost, nabrekanje mlečnih žlez, povečanje maternice. Potem izginejo. Toda ne pozabite, da izginotje simptomov ne pomeni vedno, da se je zgodilo najhujše, zato ne panike prezgodaj. Prvi alarmni zvonec je lahko izbor, vendar niso popolnoma diagnosticirani.
Če se še vedno pojavijo kakršni koli sumi, je treba opraviti pregled (ultrazvok, krvni test za hCG). Z ultrazvokom bo zdravnik lahko primerjal velikost zarodka z gestacijsko starostjo in sledil prisotnost srčnega utripa. V zvezi s krvnimi preiskavami za hCG morate vedeti, da je pozitiven rezultat možen tudi, če je plod umrl, saj človeški serumski človeški horionski gonadotropin traja približno dva do tri tedne.
V večini primerov, če se nosečnost ustavi, se pojavi spontani splav.
Drugi kazalnik je sprememba bazalne temperature. Praviloma se zmanjšuje. Vendar pa obstajajo primeri, da se to ne zgodi.
Med najpogostejšimi simptomi zamujenega splava so krvavitve, krči ali bolečine v spodnjem delu trebuha, poslabšanje splošnega počutja, mrzlica, zvišana telesna temperatura. V kasnejših obdobjih je dolgotrajna odsotnost fetalnih gibanj zgovorna.
Prišlo je do bledenja. Kaj je naslednje?
V nekaterih primerih, ko se odkrije bledenje, se odloči, da počakamo na spontani splav. V drugih primerih, če je gestacijska starost krajša od 8 tednov, se uporabi prekinitev zdravljenja. Ena izmed najpogostejših manipulacij z zamrznjeno nosečnostjo je kiretaža maternice, ki se izvaja v splošni anesteziji in je tehnično podobna splavu. Včasih se uporablja vakuumsko sesanje. Po 7-14 dneh je ženska podvržena ultrazvočnemu pregledu, da ugotovi, v kakšnem stanju je maternica. Katero metodo čiščenja bomo uporabili posebej za vsak primer posebej. Ampak ena stvar je gotova: nemogoče je odlašati, ker se razpadni produkti tkiv pokojnega jajčeca začnejo absorbirati v kri, kar vodi v zastrupitev ženskega telesa in povzroča motnje v sistemu strjevanja krvi. Lahko se razvije tudi vnetje maternice.
Skupina tveganja
Zdravniki poudarjajo kategorijo žensk, ki imajo določeno tveganje bledenja nosečnosti. Te vključujejo ženske:
- ki so imeli splav (in, več od njih, večje je tveganje),
- zunajmaternične nosečnosti ali mrtvorojenosti, t
- katerih starost je "več kot 35"
- z anatomskimi značilnostmi ženskega reproduktivnega sistema (na primer, maternice rogova ali sedla, adhezije v maternici itd.).
- z nekaterimi boleznimi (diabetes mellitus, bolezni ščitnice), kot tudi z različnimi nalezljivimi boleznimi, ki vplivajo na reproduktivni sistem, t
- v kateri je menstrualni ciklus prekinjen,
- v katerih so opazili hormonske motnje (zlasti če gre za proizvodnjo glavnega hormona nosečnosti, progesteron).
Praksa kaže, da je praviloma napoved po nosečnosti, ki se ne razvija, ugodna. Glavna stvar je ugotoviti vzrok za bledenje prejšnje nosečnosti in jo odpraviti. Po opravljenih potrebnih preiskavah, pa tudi po poteku zdravljenja in rehabilitacije, je možno nove poskuse pri zanositvi opraviti v povprečju 6 mesecev.
Opredelitev izraza "zamujeni splav"
Neskladna ali zamrznjena nosečnost je takšna nosečnost, med katero pride do nenadnega prenehanja njenega napredka, plod preneha razvijati, raste in nato umre. Hkrati pa do določenega časa ni znakov spontanega splava in zarodek še naprej ostaja v maternici. Na podlagi zgoraj navedenega se ta patologija imenuje tudi neuspeli splav. "Bledenje" nosečnosti se lahko pojavi v vsakem gestacijskem obdobju (do 28 tednov), najpogosteje pa se to zgodi v prvem trimesečju. Ogrožena obdobja nosečnosti za pojav spontanega sponta se štejejo 3-4 tedne, 8-10 tednov, 16-18 tedna.

Izgubljeni spontani splav, tako kot druge možnosti za spontani splav, spada v kategorijo spontanih splavov. Vendar pa začnejo govoriti o običajnem spontanem splavu le, če sta dva ali več primerov spontanega splava.
Bistvo izpuščenega splava je, da je jajce oplojeno, prenaša se v maternico, kjer se ga nekaj časa vsadi in razvije, vendar po prenehanju razvoja zarodka. Ena od možnosti za izpustitev splava je sindrom "praznega jajčeca zarodka" ali anembrionije. V takih primerih se razvijejo fetalne membrane, sintetizira se horionski gonadotropin, kar potrjuje pozitiven odziv pri opravljanju testa nosečnosti, vendar je sam zarodek popolnoma odsoten. Pogosto je ta patologija posledica genetskih napak.
Vzroki za izpustitev splava
Obstaja veliko vzrokov za zamujeni splav. Zato so razdeljene v več skupin:
Genetske in kromosomske nepravilnosti.

To je ena izmed najbolj številnih in pomembnih skupin etioloških dejavnikov pojavljanja izpuščenih splavov. Kadar ima zarodek patološki gen ali dodatni kromosom, v procesu razvoja razvije več malformacij, ki so nezdružljive z življenjem, v tem primeru pa je prekinjena tudi nosečnost. Lahko bi rekli, da je tako naravna selekcija vidna v akciji, narava se odloči, da proizvodnja nesposobnega otroka nima smisla, zato, da bi rešili sile matere, nosečnost preneha napredovati.
Pojav genetske nepravilnosti pa se lahko pojavi tako med posameznim dogodkom nosečnosti, ko patogeni dejavniki (kajenje, uživanje drog in alkohola, sevanje) prizadenejo materino telo in kot posledica dedovanja patologije staršev, na primer pojav neuspeha v strukturi »genov predispozicije«. Torej, če je fetalno jajce od staršev prejelo »gen trombofilije«, se v procesu pritrditve na steno maternice in vdor v posode zborov v sluznico pojavijo mikrotrombi, kar vodi do motenj v oskrbi s krvjo in prehranjevanju zarodka in umre.
Okužbe.
Prisotnost nalezljivih bolezni ima pomembno vlogo pri nastanku spontanega splava ali izpuščenega splava. Najprej so to tako imenovane okužbe TORCH (skupina virusnih bolezni). Ta skupina bolezni vključuje okužbo s citomegalovirusom, herpesno okužbo, toksoplazmozo, rdečko.Še posebej nevarna je primarna okužba navedenih bolezni med nosečnostjo.
V zgodnjih fazah okužbe je nosečnost »bledela«, v kasnejših obdobjih nastajajo anomalije fetalnega razvoja. Genitalne okužbe (gonokokne, ureaplazmične, klamidijske) so prav tako bistvene. Tudi prisotnost prehlada (ARVI, gripa) v zgodnji nosečnosti lahko povzroči spontani splav. Smrt zarodka se uresničuje s tremi mehanizmi.
Po eni strani, prodirajo skozi placento, infekcijske povzročitelje neposredno vpliva na plod.
Po drugi strani pa materinski organizem, kot odgovor na okužbo, začne proizvajati prostaglandine, ki bodisi motijo mikrocirkulacijo med endometrijem in plodnimi membranami bodisi toksično delujejo na zarodek, kar vodi do prenehanja kisika in hranil za plod.
Prisotnost kroničnega vnetnega procesa v maternični votlini povzroča kršitev normalne implantacije jajčeca, kar vodi do nastanka prehranskega primanjkljaja zarodka.
Hormonske motnje.

Pomanjkanje hormona, ki je najpomembnejši za normalen potek nosečnosti, progesteron, je pogosto eden od vzrokov za spontani splav. Poleg tega ima določena vloga visoka vsebnost androgenov ali motenih hormonskih funkcij ščitnice.
Avtoimunska patologija.
Avtoimunske bolezni odlikuje dejstvo, da materinski organizem začne sintetizirati protitelesa, ki se borijo s svojimi celicami in jih jemljejo za tuje agente. Ker zarodek prejme 50% mater mater, matična protitelesa začnejo napadati tudi njegovo telo, ki se nato konča z bledenjem.
Na primer, če ima mati antifosfolipidni sindrom, so v telesu prisotna protitelesa proti fosfolipidom in brez njih je oblikovanje novih celic načeloma nemogoče. Med nosečnostjo takšna protitelesa napadajo razvijajoči se zarodek in povzročajo njegovo smrt.
Teratozoospermija.
Razlog za prenehanje razvoja zarodka in njegovo poznejšo smrt je lahko neuspeli oče. Prisotnost takšne patologije, kot je teratozoospermija, je najpogosteje vzrok za neplodnost partnerja, v nekaterih primerih pa lahko pride do nosečnosti, v večini primerov pa se konča s spontanim splavom. Teratozoospermija je patološko stanje spermijev, v katerem imajo nepravilno strukturo. Anomalije sperme se lahko kažejo kot odebelitev ali upogibanje repa, pomanjkanje kromosoma, prisotnost vakuolskih celic v glavi, nepravilno oblikovane glave, kratki repi.
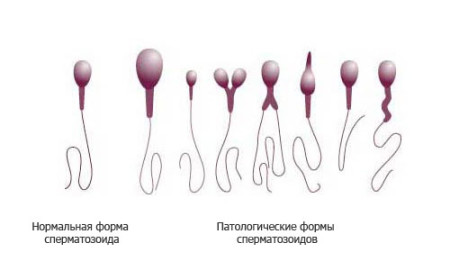
Teratozoospermija je indicirana, če je več kot 50% (v večini primerov približno 80%) nenormalnih spermijev v bolnikovem ejakulatu. V takih primerih spočetje sploh ni možno, na primer zaradi dejstva, da spermiji s kratkim repom izgubijo svojo mobilnost ali da je jajčna celica oplojena, vendar se zaradi nenormalnosti glave spermija razvija nepravilno in napredovanje nosečnosti preneha. Po pregledu in terapiji se številni pari še vedno morajo posvetiti dodatnim tehnologijam za pomoč pri reprodukciji, na primer umetno oploditev.
Napačen način življenja.
Očitno je, da slabe navade, poklicne nevarnosti, dnevna rutina in prehrana vplivajo na pojav nosečnosti, ki se ne razvija. Prav tako morate zapomniti o prisotnosti nevarnih stranskih učinkov nekaterih zdravil, ki lahko noseče ženske v obdobju nosečnosti, zlasti v zgodnji nosečnosti. Bistvena je tudi starost ženske.Starejša je ženska, večja je nevarnost nosečnosti, ki se ne razvija (več kot 35 let).
Drugi dejavniki.

Nenadne podnebne spremembe, stalni stres in drugi dejavniki lahko povzročijo zamujeno splav. Poleg tega zgodovina večkratnih splavov povzroča odpoved endometrija, kar povzroča motnje v oskrbi zarodka s kisikom in prehrani ter razvoj patologije. Po opravljeni in vitro oploditvi so pogosto tudi primeri izpuščenih splavov, vendar so vzroki za patologijo v tem primeru posledica bolezni, zaradi katerih je ženska uporabila to metodo oploditve.
Klinika za splav
Nosečnost ima značilne simptome. Prvič, ženska izgubi verjetne znake nosečnosti (značilno za prvo trimesečje). Bruhanje in slabost, nestrpnost vonja izgine, napetost mlečnih žlez se izgubi, postanejo mehke. Vendar izginotje opisanih simptomov ne kaže vedno, da je zarodek umrl.
Zgodnja toksikoza, pa tudi napetost dojk, je lahko odsotna.
Pogosto trenutek smrti zarodka ostane neopažen.
Pozitiven rezultat testa nosečnosti je še vedno prisoten 2-4 tedne, ker se hCG postopoma izloča iz materinega telesa.
Hkrati bo bazalna telesna temperatura okoli 37 stopinj in še nižja.
Če mrtvi zarodek ostane v maternici več kot 3-4 tedne, se pojavi zastrupitev (slabo počutje, splošna šibkost, vročina), ker zarodek začne razpadati in okužuje materino telo z razpadom tkiva in toksini.
Če se v drugem trimesečju pojavijo izpuščeni splav, je eden od prvih znakov odsotnost gibanja ploda.
Če je zarodek v maternici več kot 2-6 tednov, se simptomi spontanega splava (bolečine v spodnjem delu hrbta in spodnjega dela trebuha, temni izločki) združijo z zgoraj opisanimi simptomi.
Poleg tega je v procesu ginekološkega pregleda zabeležili zaostanek v rasti maternice v primerjavi s približnim obdobjem. Zato ginekologi opravljajo bimanualno palpacijo maternice v prvem trimesečju, vsakič med obiskom pregleda.

Primer iz prakse:v nosečnici je bila ženska spremljana v 6 tednih nosečnosti s ponavljajočo se nosečnostjo. Po študiju zgodovine je bilo ugotovljeno, da je bilo 3 rojstva, medicinsko-diagnostična kiretaža in splavi pa niso bili izvedeni. Škodljive navade ženske in njenega moža so bile odsotne, pa tudi kronične bolezni. Edina negativna točka je bila starost nosečnice (40 let) in narava dejavnosti (nočne izmene, medicinska sestra). Med načrtovano udeležbo se je nosečnica pritožila zaradi prisotnosti vlečne bolečine v spodnjem delu trebuha in občasnih madežev. Med vaginalnim pregledom je bilo ugotovljeno, da je maternica mehka, neboleča s povečanjem do 12 tednov, medtem ko je približno 16 tednov. Po opravljenem ultrazvočnem pregledu in potrditvi diagnoze »zamujene nosečnosti« je bila ženska ozdravljena z naknadnim antibiotičnim zdravljenjem. Koagulopatskih in infekcijskih zapletov ni bilo, po 10 dneh pa je bil bolnik izpuščen. Vzrok za zamujeni splav ni bil nikoli ugotovljen, ker so bili deli zarodka, ki so bili poslani za histologijo, izgubljeni v laboratoriju.
Vzroki v zgodnjih fazah
Neposredni in glavni vzroki izpuščenih splavov v zgodnji nosečnosti so motnje in stanja, združena v 5 skupin:
- Prirojene in pridobljene anatomske napake maternice.
- Gensko in kromosomsko povzročene anomalije razvoja zarodkov.
- Patološke spremembe sluznice maternice, vključno s tistimi, ki so povezane z različnimi kroničnimi boleznimi pri ženskah. Za njih je značilna manjvrednost endometrija in pomanjkanje sposobnosti zagotavljanja procesov, ki se pojavljajo med nosečnostjo.
- Motnje sistema strjevanja krvi.
- Drugi razlogi.
Slednja skupina vključuje predvsem:
- prisotnost protitelesnih citotoksičnih protiteles, protiteles proti protitelesom (anti-iopathic protitelesa), protiteles, ki blokirajo limfocitno reakcijo, t
- nenormalna aktivnost naravnih celičnih morilskih celic (NK celice), t
- nezdružljivost tkiv partnerjev (sistem HLA).
Anatomske napake
Prirojene anatomske napake, ki lahko povzročijo zamujeni splav, vključujejo enojno rogasto, dvoročno, sedlo ali popolnoma dvojno maternico, prisotnost polnega ali delnega intrauterinskega septuma. Ta anatomska patologija maternice povzroča nenormalnosti nosečnosti, praviloma v kasnejših obdobjih, vendar se lahko prenehanje razvoja v zgodnjih fazah pojavi, če se jajčece vsadi na intrauterin septum ali v bližino submukoznega mioma.
Pridobljene okvare so intrauterine adhezije, ki so najpogosteje posledica predhodne nenasilne nosečnosti ali kiretacije votline maternice, kiret, submukozne miome in istmično-cervikalne insuficience.
Nezadostna nosečnost v anatomskih okvarah je posledica slabše implantacije jajčeca, receptorske insuficience in neustrezne oskrbe endometrija s krvjo, hormonskih motenj s pomanjkanjem lutealne faze in kroničnega endometritisa.
Genetske in kromosomske nepravilnosti zarodka in trofoblasta
V prvem trimesečju so povzročili večino (do 80%) izgube nosečnosti, vključno z zamrznjeno. Do teh motenj pride zaradi kvantitativnih ali kvalitativnih sprememb v strukturi kromosomov. Kvantitativne spremembe so posledica napak:
- v katerem koli obdobju delitve evkariontskih (jedrskih) celic, na primer, kršitev divergence parnih kromosomov v spermatozoidih ali jajcih, v katerih nastane monosomija ali trisomija,
- med procesom gnojenja, ko je jajčece oplojeno z dvema ali več semenčicami, kar ima za posledico tvorbo polifurja,
- v prvih mitotičnih delih oplojenega jajčeca, če se te napake pojavijo med prvo delitvijo, se lahko razvije popolna tetraploidija (kromosomi se podvojijo brez citoplazmatske ločitve), kar povzroči prenehanje nadaljnjega razvoja že po 14-21 dneh po zanositvi, napake v nadaljnjih delitvah pa lahko vodijo v mozaicizem.
Kvalitativne spremembe v strukturi kromosomov vključujejo translokacije v enem od partnerjev. So eden izmed najpogostejših vzrokov za izpustitev splavov in so vrsta mutacije kromosomov, pri kateri se del enega kromosoma prenese na drug neskladni (nehomologni) kromosom. Kromosomske mutacije so lahko v obliki:
- recipročne translokacije, ki so sestavljene iz medsebojne izmenjave kromosomov na njihovih mestih, predstavljajo polovico vseh kromosomskih nepravilnosti med zamujenim splavom,
- fuzija kromosomov z delno ali popolno izgubo genskega materiala na območju kratkih rok (Robertsonian translocations), t
- spremembe v ženskih spolnih kromosomih,
- podvajanja, izbrisi, inverzije in druge motnje.
Patologija sluznice maternice
Glavni dejavnik pri motnji razvoja zarodka in ploda iz endometrija so njegove strukturne in funkcionalne spremembe v obliki atrofičnih procesov in zmanjšane občutljivosti receptorjev na progesteron in estrogene. Najbolj značilni pogoji so:
- Avtoimunski kronični endometritis.
- Sindrom regenerativno-plastične insuficience.
Avtoimunski kronični endrometritis
Izzove jo akutna ali kronična virusno-bakterijska okužba, ki spodbuja odziv telesa v obliki lokalne in splošne imunosti. To vodi do povečanja sinteze citokinov, rastnih faktorjev in proteolitičnih encimov. Spodbujajo razvoj vnetnega procesa in prispevajo k poškodbam žilnega endotelija ter nenormalnega vnosa in poškodbe endometrija s celicami zunanje plasti zarodka (trofoblasta) že v zgodnji nosečnosti, kot tudi celične proliferacije in angiogeneze.
Posledično se je povečalo število citokinov in rastnih faktorjev. Tako je zaprt patološki krog. V značilnem poteku nosečnosti imunski procesi zavračanja zarodka zatreti telo in v odsotnosti vnetja nadaljuje normalno.
Sindrom regenerativno-plastične odpovedi
Posledica sindroma regenerativno-plastične insuficience sluznice maternice je endometriopatija ali endometrijska atrofija. Motnje v delovanju endometrija v polovici primerov niso posledica vnetnih procesov, temveč predvsem napredovanje tega sindroma, kar pomeni, da se v primeru predispozicij, vključno z genetskimi, doseže stres pri tkivih.
Sindrom se kaže v avtoimunih in aloimunskih reakcijah, zmanjšanju sekretornega delovanja žleznega epitela, redčenju endometrija, zmanjšanju števila progesteronskih receptorjev in zmanjšanju ali popolni izgubi občutljivosti receptorjev na progesteron in estrogen.
Sindrom temelji na prilagoditvi kot odzivu na vpliv neželenih dejavnikov, pri tem pa ohranja glavne funkcije endometrija. Kasnejše izčrpavanje adaptivnih reakcij vodi v razvoj maladaptacijske faze, pri kateri so procesi namenjeni le ohranjanju celičnih in tkivnih struktur, ne pa tudi njihovemu ustreznemu delovanju. Pri sindromu regenerativno-plastične insuficience kronični vnetni in avtoimunski faktorji tvorijo začarani krog. Implantacija oplojenega jajčeca v teh primerih ni mogoča brez aktivne terapije.
Krvne koagulacijske motnje
Med njimi so najpomembnejši antifosfolipidni sindrom in trombofilija dedne etiologije. Antifosfolipidni sindrom, katerega vzroki niso povsem jasni in pri katerih se po 10 tednih nosečnosti pojavlja zmrzovanje ploda, spada v avtoimunske in trombofilne motnje. Glavni znaki, na podlagi katerih lahko domnevamo prisotnost antifosfolipidnega sindroma:
- arterijska ali / in venska tromboza,
- splav,
- zmanjšanje števila trombocitov in hemolitična anemija v zgodovini, t
- pozna huda preeklampsija v zgodovini.
Mehanizmi pridržanja v maternici

Dolgotrajna prisotnost v maternici zarodka ali ploda, ki se je zamrznila v njegovem razvoju, naj bi nastala zaradi naslednjih mehanizmov:
- Gosta pritrditev placente, ki se oblikuje, zaradi globoke kalivosti korionskih resic. To je lahko posledica:
- visoka stopnja aktivnosti (v smislu proliferacije) horionskih resic,
- strukturna in funkcionalna manjvrednost sluznice maternice na mestu implantacije oplojenega jajčeca, t
- nepopolna priprava sprememb endometrija v območju implantacije.
- Inferiornosti imunskega sistema glede na reakcijo zavrnitve imunološko tujega tkiva.
- Zmanjšana kontraktilnost miometrija zaradi:
- kronični potek vnetnih procesov v maternici, ki ima za posledico nastanek insuficience receptorskega aparata, kar vodi do zmanjšanja občutljivosti za snovi, ki nastanejo med smrtjo zarodka in povzročajo zmanjšanje miometrijskega tona,
- kršitve encimskih biokemičnih procesov, ki sodelujejo pri presnovi beljakovin, t
- nadaljevanje (nekaj časa po smrti zarodka ali ploda) tvorbo progesteronskega trofoblasta in placentnega laktogena, specifičnega trofoblastnega beta-globulina in placente - nekaterih peptidnih hormonov, biogenih aminov in imunodepresivnih peptidov, ki zavirajo kontraktilnost maternice.
Dejavniki tveganja
Glavni dejavniki tveganja za zamujeni splav so:
- Starost pod 18 let.
- Nosečnost v starejši in pozni reproduktivni starosti ženske in / ali njenega partnerja - po 30 letih za primipar in več kot 35 let za večkratno. Tveganje pri starejši in pozni reproduktivni dobi je povezano s postopnim izumiranjem procesov naravne selekcije, kot tudi z različnimi motnjami v reproduktivnem sistemu partnerja. Za primerjavo: tveganje pri starosti 20-24 let je približno 9%, v starosti 30-40 let 40%, pri 45 letih starih 75%.
- Ponavljajoče se epizode splavov v zgodovini. Večje je število takšnih epizod, slabša pa je napoved za kasnejšo zasnovo.
Poleg tega kronične bolezni ženskih spolnih organov ali akutne in zlasti kronične ekstragenitalne bolezni prispevajo k splavu.
Glavni so:
- Zamegljene oblike hiperandrogenizma jajčnikov, nadledvične ali mešane etiologije in hipofunkcije jajčnikov,
- PCOS (sindrom policističnih jajčnikov),
- prisotnost obstojnih bakterijskih in virusnih okužb v telesu, najpogosteje (52%), je mešana virusno-bakterijska okužba, pa tudi klamidijska (51%), ureaplazmična in glivična mikroflora (približno 42%),
- kronični vnetni procesi ženskih spolnih organov, ponavljajoči se splavi in intrauterini kontraceptivi,
- akutne ali kronične nalezljive bolezni, le redko povzročijo, da sam plod umre fetus, vendar vodijo do razvoja fetopatije, ki vpliva na smrt ploda pod vplivom drugih dejavnikov,
- endokrine bolezni - nezadostno kompenziran diabetes mellitus, disfunkcija ščitnice, predvsem hipotiroidizem,
- kronična ledvična patologija,
- huda hipertenzija in kardiovaskularna odpoved,
- različne sistemske patologije vezivnega tkiva v obliki sistemskega eritematoznega lupusa, sistemske sklerodermije, antifosfolipidnega sindroma itd.
Manj pomembni dejavniki so:
- kajenje
- odvisnosti od alkohola in drog
- nekaterih zdravil
- prekomerno uživanje pijač, ki vsebujejo kofein (močno kuhani čaj, kava in drugi tonik), t
- nizek indeks telesne mase.
Občutljivost zarodka ali ploda na škodljive dejavnike se spreminja v različnih obdobjih nosečnosti. Krajši kot trajajo, bolj so ranljivi. Najbolj kritična obdobja so 7–12 dni, ko pride do implantacije jajčeca, 3–8 tednov (začetek razvoja zarodka), 12. teden (obdobje tvorbe posteljice) in 20–24 tednov (faza oblikovanja) plodov).
V večini primerov en sam prevladujoči vzrok in več dejavnikov tveganja ter mehanizmi razvoja tega patološkega stanja, ki medsebojno delujejo, temeljijo na izpuščeni nosečnosti. Kako razumeti, da je prišlo do smrti zarodka ali ploda?
Glavni simptomi izpuščenega splava
Posebnost propadle nosečnosti se kaže v izginotju subjektivnih in objektivnih znakov slednje.
Kako ugotoviti izpuščeni splav?
Prenehanje slabosti, povečano slinjenje, bruhanje in odpor do različnih vonjav, ki so se pojavili v prvih 12 tednih gestacijskega obdobja, so značilni subjektivni občutki med zamrznjeno nosečnostjo.
Zakasnitev mrtvega plodu v maternici za več kot 2–6 tednov pri nekaterih ženskah (približno 10%) se kaže v splošni slabosti, omotici, vročini in mrzlici. Občasno se lahko v spodnjem delu trebuha pojavijo bolečine v krču, bolečine v ledvenem delu. Po 2-6 tednih po smrti ploda se občasno pojavijo krvave madeže iz genitalnega trakta, po možnosti tudi krvavitve iz maternice, zlasti v poznejših fazah nosečnosti.
Priznavajte, da se lahko pojavlja patologija in spremembe v mlečnih žlezah. Tri dni - 1 teden po smrti ploda, mlečne žleze se skrčijo, bolečina se zmanjša, zaprtje se ustavi in mehča, in namesto izločanja kolostruma se lahko pojavi mleko. Po 25-tedenskem gestacijskem obdobju lahko smrt ploda spremlja nabrekanje in sproščanje velikih količin kolostruma.
Zamrznjeno nosečnost lahko določite tudi doma z merjenjem bazalne temperature, ki v zgodnjih fazah ostane znotraj 37,2-37,3 ° in več. Osnovna temperatura med zamujenim splavom se hitro vrne v normalno stanje.
Kakšne preizkuse je treba opraviti, da bi določili nosečnost, ki se ne razvija?
Krvni test za hCG je pomemben, kadar je nosečnost izpuščena. Človeški horionski gonadotropin je specifični hormon, ki ga sintetizira trofoblast že 24 ur po implantaciji oplojenega jajčeca. V normalnih pogojih postane raven hCG maksimalna za 6–10 tednov nosečnosti, potem pa se postopoma zmanjšuje.
Če se zarodek ali plod ustavi, se indeks zmanjša od 3 do 9-krat. To pomeni, da postane pod normo, ki ustreza gestacijskemu obdobju, 6–12 tednov, 8,6-krat, 13–26 tednov - 3,3-krat, pri 28–30 tednih - pri 2, 7-krat. Vendar je diagnostična vrednost analize za hCG nizka. Nekoliko se poveča pri izvajanju ponovljenih analiz.
Določanje povečanja vsebnosti hCG v urinu temelji na hitrem testiranju doma.
Ali je test nosečnosti pozitiven ali negativen?
Hitri test ne kaže koncentracije, temveč le povečanje koncentracije hormona v urinu. Z zgodnjim prenehanjem razvoja zarodka hitra analiza postane negativna po 2-3 dneh, v kasnejših obdobjih pa se horionski gonadotropin umakne iz krvi precej počasi in test lahko ostane pozitiven še dolgo (celo do 1 meseca).
Včasih se izvajajo drugi testi - za alfa-fetoprotein, katerih koncentracija se poveča od 1,5 do 4-krat na 3. do 4. dan po smrti ploda, in za trofoblastni beta 1 glikoprotein. Koncentracija slednjega v krvi ženske takoj po smrti jajčne celice se zmanjša, in ko se v maternici odloži za 3 tedne, se zmanjša za 4-8 krat.
Ali lahko pride do toksikoze med izpuščenim splavom?
Gestoza (toksikoza) je sindrom večkratne odpovedi organov, ki se razvije v obdobju gestacije. Povzroča ga neskladje med sposobnostmi matere in ustreznostjo potreb, ki izhajajo iz razvoja ploda.
Razvoj zgodnje in pozne gestoze je možen le med nosečnostjo. Če je že ena, potem s smrtjo zarodka, torej s prenehanjem nosečnosti, izgine tudi vzrok gestoze, katere simptomi se postopoma zmanjšujejo in izginejo.
Vendar pa vsi ti znaki niso dovolj zanesljivi. Prepričljivi znaki izpuščenih splavov so prenehanje gibanja plodov ali njihova odsotnost v pričakovanih časovnih okvirih, pa tudi podatki iz fizikalnih in instrumentalnih študij.
Fizikalni pregledi, ki so relativno pomembni za diagnozo, vključujejo vaginalne preglede, ki so zabeleženi med smrtjo ploda v obdobjih, krajših od 12 in do 20 tednov: t
- zmanjšanje resnosti cianoze sluznice 4-5 tednov po prenehanju fetalnega razvoja z gestacijsko starostjo 16 tednov in po 4-8 tednih z kasnejšimi obdobji,
- razkritje kanala materničnega vratu do 1-1,5 cm pri ženskah, ki niso rodile in do 3 cm in več pri ženskah, ki so rodile,
- debel izcedek iz cervikalnega kanala v obliki sluzasto rjave barve.
Bolj prepričljiva je prekinitev povečanja maternice ali zaostajanje njene velikosti od pričakovanega časa nosečnosti. To opažamo v zgodnjih fazah zaradi resorpcije jajčne celice in dolgoročno zaradi absorpcije plodovnice v materino kri in zmanjšanja velikosti ploda zaradi maceracije.
Najbolj informativna diagnostična metoda, ki omogoča diagnosticiranje patologije še pred pojavom subjektivnih občutkov ženske, je transvaginalni ultrazvok, ki je informativen od 18 dni po zanositvi, zlasti v kombinaciji s krvnimi preiskavami za koncentracijo hCG v krvi.
Kakšna je nevarnost pozne diagnoze patologije?

Posledice izpuščenega splava so lahko hude, zlasti v primeru dolgega (od 2-4 tednov ali daljše) bivanja mrtvega zarodka v maternici. Možen je razvoj okužbe in septičnega stanja, koagulopatskih motenj (DIC) in krvavitev, itd. To ni samo negativni dejavnik v napovedi prihodnje reproduktivne funkcije ženske, zdravja njenega potomstva in ohranjanja družine.
Zapleti so grožnja za zdravje same ženske in resna nevarnost za njeno življenje. Resnost in pogostost zapletov ter njihove posledice naraščajo s povečanjem trajanja nosečnosti in trajanjem bivanja v maternici mrtve jajčne celice, ploda ali ploda.
Zdravljenje po zamujenem splavu
Diagnoza zahteva takojšnjo pripravo ženske in aktivno zdravljenje smrtno nevarnega stanja. Pomen zdravljenja je skrbno prekiniti nosečnost, ki se ne razvija, z evakuacijo umrlega jajčeca in izvajanjem protivnetnega zdravljenja, katerega cilj je odpraviti spremljajoči endometritis.
Za te namene se uporablja instrumentalna dilatacija materničnega vratu in vakuumska aspiracija ali vakuumsko čiščenje maternice z izpuščenim nosečnostjo za obdobja do 12 tednov. Možno je tudi pripravo materničnega vratu s hidrofilnim dilatatorjem ali s pomočjo sintetičnih analogov prostaglandinov s kasnejšo vakuumsko aspiracijo. Slednje se priporoča tudi v primerih, ko se uporablja tradicionalna instrumentalna kirurška metoda kiretacije sten in dna maternice (kiretaža) in evakuacija ostankov zasnove. Vendar rutinsko kiretažno kiretažo med zamujenim splavom povzroči strukturno in funkcionalno manjvrednost endometrija v območju implantacije.
Najboljši način za sprostitev maternice do 6 tednov gestacijskega obdobja (v nekaterih regijah Rusije - do 9 tednov, v tujini - do 12 tednov) je medicinski splav. Za te namene se uporabljajo različne sheme oralne in vaginalne uporabe sintetičnega steroidnega anti-progestagenskega zdravila Mifepristone in sintetičnega analoga prostaglandina1»Misoprostol. Ta metoda je učinkovita pri več kot 80%, vendar se lahko uporablja v odsotnosti znakov okužbe, kršitev strjevanja krvi, hude anemije, odpovedi jeter ali ledvic.
Po uporabi katerekoli metode je potrebno izvesti kontrolno histeroskopijo ali ehografski pregled. Prekinitev v poznejših obdobjih (v drugem trimesečju - od 13 do 22 tednov) poteka predvsem prek ene od metod, ki spodbujajo porod:
- Intraamnialna (v votlino ploda mehurja) ali ekstraamnioticna uporaba hipertonične (20%) raztopine natrijevega klorida ali (v primeru kontraindikacij za njegovo uporabo - arterijska hipertenzija, ledvična patologija) glukoza skozi maternični vrat (transcervikalni dostop) ali z uporabo igle, vstavljene skozi sprednji del trebušna stena (transabdominalni dostop).Intraamnialna metoda je najbolj optimalna in učinkovita.
- Izolirano dajanje v ustreznih odmerkih antiprogestogena (Mifepristone) v notranjosti ali (če ne vpliva) na prostaglandin (Misoprostol) ali vnos slednjega v nožnico s ponavljajočimi odmerki zdravila znotraj zdravila ali kombinacijo zdravila Mifepriston in Misoprostola.
- Intra- ali extramniotic dajanje Dinoprost, ki pripadajo prostaglandini “F2-alfa “in ima izrazit stimulacijski učinek na miometrij.
- Po razširitvi cervikalnega kanala se prekritje postavi na odloženi del fetalnega mehurja (po odprtju) s pomočjo posebnih klešč. Ta metoda se uporablja v primeru kontraindikacij za prejšnje metode ali v odsotnosti učinka njihove uporabe.
Načela nadaljnje obravnave so naslednja: t
- kombiniranih hormonskih kontraceptivov ali progesteronskih zdravil za ponovno vzpostavitev strukture, sekrecijske funkcije in receptorske aktivnosti endometrija,
- antibiotiki širokega spektra in antibakterijska sredstva (zaščiteni polsintetični penicilini, cefalosporini, makrolidi, imidazolski derivati), vendar le, če se odkrije vzročni dejavnik kroničnega endometritisa ali njegovega poslabšanja,
- protivnetno zdravljenje, vključno z nesteroidnimi protivnetnimi zdravili,
- zdravila, ki prispevajo k popravku imunskega stanja telesa,
- sredstva za korekcijo vaginalne mikrobiocenoze,
- zdravila in fizioterapevtske tehnike, ki pomagajo obnoviti mikrocirkulacijo, normalizirati regeneracijo tkiva, presnovne procese v njih in lokalno imunost.
Kdaj lahko zanosite po zamudeni nosečnosti?
Izraz njegove ločljivosti velja za prvi dan novega menstrualnega cikla. Po menstruaciji se obnovi v ustreznem obdobju, včasih pa se lahko pojavijo v 1,5 meseca. Naslednje načrtovanje nosečnosti pa je priporočljivo ne prej kot v pol leta.

To je najkrajše obdobje, med katerim se ob ustreznem zdravljenju izterja po teh spremembah in motnjah (hormonske spremembe in psihološke motnje, endometritis itd.), Ki so nastale kot posledica patološkega stanja.
Da bi ga zaščitili, je priporočljivo jemati kombinirane peroralne kontraceptive (»Regulon«), kot tudi njihovo kombinacijo z aktivno obliko folne kisline - kalcijev levofolatom (»Yarin Plus« in »Jess Plus«). Ta zdravila, poleg kontracepcijskega učinka, imajo tudi druge pozitivne lastnosti v smislu rehabilitacije endometrijske plasti maternice po odpravi nosečnosti, ki se ne razvija:
- zmanjša tveganje za razvoj infekcijskih vnetnih procesov v notranjih spolnih organih s povečanjem viskoznosti sluzi cervikalnega kanala, zmanjšanjem premera in povečanjem dolžine materničnega vratu, zmanjšanjem izgube krvi med menstruacijo, odpravo neusklajenosti kontrakcij miometrija in jajčnih cevi,
- prispevajo k intenzivnejšemu razvoju dejavnikov (imunoglobulinov "A" in "G") lokalne imunosti, kar bistveno zmanjša tveganje za razvoj aseptičnega vnetja,
- Preprečevanje nosečnosti zagotavlja telesu čas za obnovitev plastičnih in energetskih virov.
Odsotnost spočetja v šestih mesecih daje materinemu telesu priložnost za polnopravne priprave za uspešnejše izvajanje naslednjega poskusa materinstva.
Preprečevanje
Da bi preprečili izpustitev splava, izključitev, če je možno, zgoraj navedenih dejavnikov tveganja, zdravljenje ginekoloških nalezljivih bolezni in vnetnih procesov, obnovo eubioze vaginalnega okolja, hormonsko korekcijo, kot tudi korekcijo imunskega stanja telesa in kronično ekstragenitalno somatsko patologijo.
Da bi popravili razmerje spolnih hormonov v njihovem neravnotežju v smeri pomanjkanja progesterona, se ženskam z običajnim spontanim splavom in načrtovanjem slednjega priporoča Duphaston, ki ima gestageni učinek. Njegova učinkovina je didrogesteron.
S pravočasno rehabilitacijo je mogoče preprečiti kasnejši spontani splav pri 67% žensk, sicer pa ta številka ne presega 18%.
Vse ženske, ki so imele vsaj en zamujeni splav, potrebujejo celovit pregled, po možnosti z vključitvijo in zdravstveno genetsko svetovanjem, zlasti s ponavljajočim se spontanim splavom, zdravljenjem in ustreznimi naknadnimi pregravidnimi pripravami za načrtovano nosečnost.
Vzroki zamrznjene nosečnosti
Torej, zakaj se nosečnost ustavi? Razlogi za ta pojav so veliko. Glede na mehanizem, ki sproži patološki proces, se konvencionalno razdelijo v več velikih skupin:
1. Infektivno-vnetni proces. Prevladujejo naslednji virusi: rdečka, toksoplazmoza, virus herpesa in citomegalovirus. Genitalne okužbe ne izgubijo pomena (gonokoki, klamidija itd.). Včasih banalna virusna okužba (hladno) povzroči neuspeh nosečnosti, saj lahko vsi virusi prodrejo v celico in poškodujejo njeno jedro, kar vodi do disfunkcije ali smrti.
2. Najbolj neugodna je okužba po začetku nosečnosti (primarna) v odsotnosti imunosti na okužbo v telesu.
V zgodnjih fazah okužbe vodi do smrti zarodka, in pozno - za razvoj svojih anomalij. Okužba napade nosečnost z več strani:
- poškoduje komunikacijo stene maternice z zarodkom / plodom, sčasoma pa se razvijejo trofične motnje,
- neposredno vplivajo na razvojni organizem, t
- spodbujajo izločanje prostaglandinov, ki delujejo toksično na zarodek ali motijo normalno mikrocirkulacijo na mestu njene vezave na endometrij.
3. Kromosomske nepravilnosti in genetske motnje. Oplojeno jajce vsebuje kromosome, ki so jih njeni starši dali. Njihovo število je strogo urejeno - 23 od vsakega. Če zarodek podeduje dodatni kromosom ali poškodovani gen, se njegov nadaljnji razvoj zgodi nepravilno - nastanejo številne napake, ki niso združljive z življenjem. V takem primeru je prenehanje nadaljnjega razvoja nosečnosti zaščitni mehanizem, ki ga načrtuje narava in ki vam omogoča, da izberete samo polnopravne, sposobne za preživetje zarodke.
Vzroki kromosomskih nepravilnosti so pogosto:
- nepravilna delitev celic, kadar kromosomi moškega (Y) in ženskega (X) v jajcih in semenčici niso ločeni, t
- okvara mehanizma za gnojenje, na primer med združitvijo jajc z dvema moškima (dispermija), t
- kršitve delitve (mitoza) dobro oblikovanega jajca, ko se kromosomi dvakrat, in citoplazme celice ne.
Manjše kot je obdobje, v katerem je nosečnost zamrznjena, večja je pogostnost kromosomskih nenormalnosti (do 95%).
Vendar pa se lahko po nastanku normalnega embrionalnega razvoja pojavi genetska nepravilnost, pri kateri sodelujejo negativni učinki zdravil, sevanja, alkohola in drugih neželenih dejavnikov.
V družinah z dednimi boleznimi (npr. Gen za hemofilijo) plod prejme od staršev genetske nepravilnosti.
4. Hormonska disfunkcija. Po popolni ovulaciji se v tkivih jajčnikov pojavijo strukturne in funkcionalne spremembe, da se ohrani potencialna nosečnost. Namesto folikla, iz katerega je prišlo jajce, nastane rumeno telo. Uporablja se kot začasna hormonska žleza. Če pride do nosečnosti, trup luteum izloča progesteron, da bi preprečil njegovo prekinitev. Kasneje je žuto telo prešlo hormonsko relejo v placento. Pomanjkanje progesterona je vedno ogroženo zaradi razvoja nosečnosti.
Tudi ščitnična disfunkcija in presežek androgenov negativno vplivata na razvoj zarodka.
5. Avtoimunska patologija.
Vsi avtoimunski procesi potekajo v enem samem scenariju - proizvodnji protiteles, ki se borijo proti lastnim celicam, ki se dojemajo kot tuji (antigeni). Matična protitelesa napadajo celice zarodka, nosečnost pa preneha.
6. Patologija sperme (teratozoospermija). Nenormalna struktura moških zarodnih celic ne pomeni pravilnega gnojenja.
7. Neuspeh endometrija v ozadju ponavljajočega strganja (splav) ali kroničnega vnetja. Poškodovan endometrij ne more dolgo zadržati zarodka, zato se nosečnost konča.
8. Posredni dejavniki. Ključ do uspešnega poteka in zaključka nosečnosti je dobro zdravje matere, ki je odvisno od narave prehrane, pravilnega življenjskega ritma, stanja živčnega sistema in njenega osebnega odnosa do zdravja.
Včasih se zamujeni splav po in vitro oploditvi (IVF) diagnosticira. Vendar pa »krivec« pogosteje ni sam postopek, ampak razlogi, zaradi katerih ženska ni mogla zanositi na običajen način.
Prvi znaki izpuščenega splava
Prvi znak, da je zarodek / plod prenehal z razvojem, je izginotje vseh simptomov, povezanih z nosečnostjo. Seznam teh simptomov je odvisen od obdobja nosečnosti.
"Občutite" izpuščeni splav, ali bolj prisotni simptomi, brez dodatnih diagnostičnih ukrepov, nosečnica ne more zanesljivo. Izjema je situacija, ko kasneje, ko se dobro počutijo gibanja ploda, in noseča ženska spozna, da so se popolnoma ustavili. Vse druge subjektivne občutke niso specifične, saj jih lahko izzovejo druge patologije. Zato so laboratorijski indikatorji in ultrazvok bistvenega pomena.
Včasih, če telo skuša rešiti problem samostojno in reši materjo mrtvega zarodka, pride do krvavitve, ko izginejo znaki nosečnosti. Večina pogrešanih splavov se konča na ta način - vrsta spontanega splava.
Kot je že bilo omenjeno, si narava vedno prizadeva ohraniti le zdrave zarodke za žensko, zato se ne razvije vsaka oplojena jajčeca. Nepravilna zasnova se v večini primerov konča s zgodnjo spontano prekinitvijo, zato je med vsemi epizodami spontanega spontanosti vodilna nosečnost, ki se ne razvija (45 - 88%). Če se nosečnost ustavi dovolj zgodaj, je to videti kot še ena menstruacija, ki je prišla z rahlo zakasnitvijo.
Diagnoza zamrznjene nosečnosti
Seznam diagnostičnih ukrepov za nosečnice je majhen in skoraj enak za zgodnje in pozne pojave patologije.
Diagnostično iskanje vključuje:
1. Študija pritožb, ki lahko vsebujejo znake, ki kažejo na smrt zarodka / ploda: nenaden izginotje simptomov, povezanih z nosečnostjo, brez gibanja ploda, krvavih izcedkov iz nožnice in značilnih bolečin.
2. Ginekološki pregled. Najpomembnejši je v prvem trimesečju, ko je nosečnost še vedno majhna, in maternica ne raste več po obdobju nosečnosti. Pri vsakem obisku nosečnice se palpira maternica in jo primerja s pričakovanim obdobjem. Če je težko izračunati gestacijsko starost, tudi če je pri izračunih prišlo do napake, se mora maternica še povečati.
Če plod umre za obdobje, ki je daljše od 14 tednov, se pri gledanju v ogledalih temno rjava sluz, ki vstopa v vaginalno votlino iz cervikalnega kanala, dobro vidi.
V poznejših obdobjih se obseg nosečnice meri z zunanjimi metodami, in sicer z višino njegovega dna. Določa se tako, da se roba dlani položi na želodec, kjer postane trda od mehkega.Z uporabo traku izmerite razdaljo od sredine pubične kosti do mesta, kjer se je dlan ustavil. Dobljene rezultate primerjamo s splošno sprejetimi parametri norme.
Ta simptom ni patognomoničen, ima pa v kombinaciji z drugimi pomembno vrednost.
3. Hormonske študije. Raven človeškega horionskega gonadotropina po smrti zarodka se ne zmanjša takoj, če pa jo izmerimo v dinamiki, lahko ugotovimo, da se količina hormona ne spremeni ali zmanjša.
Za diagnozo bledenja nosečnosti je treba upoštevati le kvantitativne teste za prisotnost gonadotropina v krvi, saj za razliko od hitrih testov (hCG v urinu) ne določajo le prisotnosti hormona, ampak tudi njegove koncentracije. Prav zaradi tega, ker hCG po smrti zarodka ostane v telesu več tednov, je neuporabno samostojno izvajati teste nosečnosti - rezultat bo pozitiven, če je zarodek mrtev.
4. Merjenje dinamike bazalne temperature. Posredna tehnika, namenjena samo tistim, ki so jo uporabljali zunaj nosečnosti, in ve o individualni naravi sprememb bazalne temperature.
Meritve se opravijo po večkratnem zbujanju. Praviloma nosečnost poveča bazalno temperaturo (nad 37 ° C), po smrti zarodka pa se zmanjša.
5. Ultrazvočno skeniranje velja za najučinkovitejšo in najzanesljivejšo metodo za diagnosticiranje zamujene nosečnosti. Zaznava bledenje nosečnosti že dolgo pred pojavom svetle klinike.
Obstajata dve ehografski vrsti izpuščenih splavov:
- anembrionska vrsta I: v maternici ni zarodka, vidno je prazno oplojeno jajčece, ki ne presega 2,5 cm v premeru, maternica ne ustreza (manj kot) pričakovanemu obdobju.
- anembrionija tipa II: v maternici tudi ni zarodka, vendar so najdeni njegovi ločeni deli, pogosteje - del hrbtenice, jezički plodov (chorion) niso izraženi. Za razliko od prejšnjega, prvi tip, s to različico anembrionske maternice, še naprej narašča s predpisano hitrostjo.
V kasnejših obdobjih (drugo - tretje trimesečje) je fetalna smrt nemudoma vzpostavljena ultrazvočna študija - takoj po njegovi smrti, ko so jasno opredeljena izrazita odstopanja v strukturi okostja ploda in v strukturi kosti.
Sodobna ultrazvočna oprema lahko registrira srčno aktivnost zarodka / ploda. Če študija ni zabeležena, sumite na intrauterino smrt. Vendar je treba opozoriti, da srčni utrip zdravega zarodka / ploda včasih ostane "neopažen", če ga pregledamo z neprimerno opremo, zato dobljene rezultate vedno primerjamo z drugimi simptomi ali jih ponovimo še enkrat.
6. Ko se nosečnost konča, se koncentracija placentnih hormonov, zlasti progesterona, vedno zmanjša. Če rezultati več testov pokažejo enakomeren padec "glavnega" hormona, razmislite o prekinitvi nosečnosti.
Zdravljenje zamujenega splava
Zdraviti zamujeno splav je samo ena metoda - odstraniti jo iz votline maternice. Druge metode zdravljenja ne obstajajo. Na več načinov je taktika zdravljenja odvisna od obdobja nosečnosti in specifične situacije, vendar je nosečnica vedno hospitalizirana.
V nasprotju s priljubljeno zmoto, nosečnost, ki se ne razvija, ni vedno instrumentalna. Poleg tega je v nekaterih najbolj ugodnih situacijah možna taktika čakanja-in-videnja, ko je za kratek čas mogoče prepustiti naravi, da se znebi vsebine maternice.
Vsi razpoložljivi načini zdravljenja so razvrščeni v:
1. Nevmešavanje od zunaj pod stalno dinamično opazovanje ali taktiko čakanja.Fetalno jajce in materinski organizem tvorita en sam funkcionalni hormonski sistem, namenjen ohranjanju nosečnosti in nadzoru njenega razvoja. Delujejo izključno skupaj, rezultat tega "sodelovanja" pa je izločanje progesterona, ki je odgovorno za vzdrževanje nosečnosti. Če je ta pomembna povezava prekinjena, kot se zgodi, ko obstaja nevarnost zgodnje prekinitve nosečnosti (spontani splav), se v pritrdilni coni posteljice pojavi prestrukturiranje endometrija, zato se zarod ne zadrži na mestu pritrditve. Zamrznjeni spontani splav se razlikuje od običajnega spontanega splava, saj zarodek moti presnovo progesterona, kar pa povzroči prekinitev nadaljnjega razvoja nosečnosti.
Ko se nosečnost ustavi, raven hormonov posteljice pade, zato je možen spontani splav. Taktika čakanja temelji na tej funkciji. Na žalost se uporablja redko. Imobilizacija zgodnje nosečnosti se pogosto ne kaže dolgo klinično in ko pride ženska k zdravniku, propadajoči zarodek povzroči nevarne zaplete (vnetje, zastrupitev, krvavitev in podobno), ki zahtevajo nujne ukrepe.
2. Medicinske metode.
S kratkim obdobjem (običajno do 8 tednov) je dovoljena tehnika, podobna običajnemu medicinskemu splavu. Tablete se uporabljajo za zatiranje izločanja progesterona (Mifepristone), nato se vaginalno injicirajo analogi prostaglandina E 1 (Misoprostol), po nekaj urah pa se neuspela nosečnost izloči.
Ta tehnika se včasih uporablja v drugem trimesečju, če to dopušča klinična situacija.
V poznejših obdobjih se prekinitev zanemarjene nosečnosti ne razlikuje glede na uspešnost v primeru normalne nosečnosti (pozni splav). Zelo učinkovita in najmanj traumatična metoda praznjenja maternice med pozno smrtjo fetusa je uvedba zdravil, ki začnejo „dostavo“ znotraj amnale (v maternico). Sterilne hipertonične raztopine (natrijev klorid in glukoza) se injicirajo tako, da so med maternico in membranami membran (amnion). Postopno vbrizgana tekočina lušči plodno membrano iz stene maternice, kar se začne odzivati na refleks, ki posnema običajen generični proces. Včasih je predhodno »pripravljena« za improvizirano delo, z zdravili in materničnim vratom, tako da postanejo njena tkiva mehka in elastična.
Kirurško "čiščenje" po izpuščenem splavu, ki ga odpravimo z opisanimi tehnikami, ni potrebno, če pa pride do zapletov (na primer, če se fragment jajčnikov jajčeca ali membrane zadrži v maternici), ga lahko uporabimo.
3. Kirurške metode.
Pri nosečnicah, ki se ne razvijajo do starosti od 14 do 16 tednov, se mrtvo oplojeno jajčece istočasno izloči, kot se to naredi z običajnim operativnim splavom - z kiretažo ali vakuumsko aspiracijo. Ne glede na izbrano metodo se izvaja obvezna histeroskopska kontrola, ki zagotavlja popolno odstranitev patološkega tkiva iz votline maternice. Prav tako je potrebna histoskopija za najbolj natančno diagnozo lokalizacije zarodka, po posegu pa vam omogoča zdravljenje celotne maternične votline z antiseptičnimi sredstvi.
Po odstranitvi zarodka / ploda, ki ni sposoben preživetja, se sprejemljivi terapevtski ukrepi nadaljujejo. Če je potrebno, se uvedejo zdravila, ki pomagajo materničnim mišicam, da vrnejo maternico v prvotno stanje. Potrebno je popolno preprečevanje vnetnega procesa ali zdravljenje obstoječega.
Tudi v odsotnosti kakršnihkoli negativnih učinkov po posegu (po enem / dveh tednih), se opravi ultrazvočno testiranje, običajno dvakrat.Potrebno je tudi za diagnosticiranje procesov regeneracije endometrija, poleg tega je treba zagotoviti, da je maternična votlina popolnoma čista od neživih tkiv.
Žal še vedno obstajajo razmere, v katerih ženske, ki ne želijo uporabljati tradicionalnih metod, uporabijo storitve tradicionalne medicine. Brez dvoma obstajajo zeliščni pripravki, ki lahko spodbudijo krčenje mišic maternice, da bi iztisnili mrtvega ploda. Če se odločite za tako neresen korak, se morate zavedati naslednjih posledic:
- tradicionalna medicina ima zelo redko pričakovani učinek,
- pojavna krvavitev sploh ne pomeni, da je mrtvi zarodek zapustil maternico, včasih pa se taki izpusti pojavijo le z razkrojem posteljice, t
- ko zarodek umre, se zruši in iz nje lahko pridejo samo fragmenti,
- taka dejanja lahko povzročijo hude krvavitve in vse njene negativne učinke, t
- izpuščeni splav je "obdan" z vnetnim procesom, ki ga je treba zdraviti samo z zdravili po evakuaciji mrtvega zarodka,
- zamujena splav ima vedno resen razlog, jo je treba najti in odpraviti, da bi se izognili ponavljanju negativnega scenarija, in to je le strokovnjak.
Posledice izpuščenega splava
Ker je odstranitev zamujenega splava s tehniko usmrtitve v mnogih pogledih podobna postopku za prekinitev neželene "zdrave" nosečnosti, so negativne posledice za njih deloma enake.
Najverjetnejši zapleti so:
- Okužba. Dolgotrajno zadrževanje mrtvih tkiv v maternični votlini neizogibno povzroča aseptično vnetje. Sprva ne ogroža bolnika, v odsotnosti ustreznega zdravljenja pa se okužba (sekundarna okužba) pridruži obstoječemu vnetnemu procesu. Toksini in bakterije »zastrupljajo« žensko telo, to pa je polno sepse in DIC, oba stanja pa sta življenjsko nevarna.
Lokalni vnetni proces s kasnejšo okužbo se lahko sproži s samim postopkom kiretaže.
- Zamik delov pokojnega jajčeca po njegovi odstranitvi. Dokler "tujsko" tkivo, celo njegov najmanjši fragment, ostane v maternični votlini, se maternica ne more strjevati, zato se krvavitev ne more ustaviti.
- Mehanske poškodbe stene maternice.
- Neplodnost. Verjetnost tega zapleta po odstranitvi zamrznjene nosečnosti je primerljiva z verjetnostjo splava. Tveganje za maternično neplodnost je praviloma višje v kategoriji žensk s kroničnimi vnetnimi procesi v maternici, pa tudi pri tistih, ki so večkrat prestali kiretažni postopek.
Če je zarodek skrbno odstranjen in se v celoti sprejmejo preventivni ukrepi, se posledice za reproduktivno zdravje zmanjšajo na nič. Do 90% žensk, ki so imele zgodnjo zamrznjeno nosečnost, lahko pozneje zanosijo in otroke brez resnih težav.
Slabo prognostično stanje, ko se nosečnost večkrat ustavi. Ta situacija zahteva resne hormonske, imunske ali genetske vzroke, pogosto skrite.
Zdravljenje spontanega splava
Če sumite na zamujeno prekinitev nosečnosti, morate žensko nujno hospitalizirati.
Po opravljenem pregledu (hCG, ultrazvok v zgodnjih fazah in ACE v drugem trimesečju, koagulogram) je zarodek skrbno evakuiran.
Možna je varianta s pričakovano taktiko, ko je zarodek mrtev manj kot 2 tedna (če se je zgodil v zgodnjem obdobju nosečnosti) in ni znakov splava, ki bi se začel in okužbe maternice. V takih primerih se stopnja hCG v telesu ženske hitro zmanjšuje, pojavijo se kontrakcije maternice in oplojeno jajčece potisne ven.Vendar pa se najpogosteje zatekajo k uporabi kirurške metode, in sicer, membrane z jajčnimi celicami so postrgane ali podvržene vakuumski aspiraciji.
Zdravljenje s splavom (za obdobja do 7 tednov) je možno tudi z predpisovanjem blokatorja progesterona, Mifegin.

Po kirurškem ali drugem sproščanju maternične votline iz zarodka se histeroskopija opravi brez izjeme. V pooperativnem obdobju so potrebni antibiotiki, da se prepreči razvoj chorianamnionitisa in endometritisa.
V primeru smrti ploda po 14-16 tednih se njegova evakuacija izvede s transkervikalnim dajanjem (amniocenteza) hipertonične raztopine natrijevega klorida ali prostaglandina ali z intravensko uporabo raztopine prostaglandina.
""


