Prirojena pljučnica pri novorojenčku je vnetje pljuč, ki se razvije takoj po rojstvu otroka ali tri dni. Bolezen se razvije enako pri nedonošenčkih in nedonošenčkih, vendar sta resnost in posledice nekoliko drugačni. Takšno vnetje je treba prepoznati takoj, ko se pojavijo prvi simptomi, zato je poznavanje teh simptomov zelo pomembno za pravilno diagnozo.
Epidemiologija
Statistični podatki o pojavu prirojene pljučnice kažejo, da se bolezen najpogosteje pojavlja pri ženskah z anamnezo okužbe. Pri nedonošenčkih in dojenčkih z aspiracijo se pljučnica pojavi enkrat in polkrat pogosteje kot dojenčki, rojeni pravočasno.
Vzroki prirojene pljučnice pri novorojenčku
Prirojena pljučnica pri otroku se imenuje takšna, ker se okužba in vnetje pojavita med nosečnostjo ali porodom, zunanji dejavniki pa imajo pri tej bolezni manjšo vlogo. Vzrok za takšno pljučnico je infekcijski patogen, ki je v telesu ženske in se lahko aktivira med nosečnostjo ali pa se patogen aktivira med porodom. Zato lahko vse prirojene pljučnice v času razvoja razdelimo na antenatalne (tiste, ki se še utero razvijajo pred rojstvom) in intranatalne (razvijejo med porodom). V vsakem primeru je vzrok lahko vaš mikroorganizem ali virus, ki je pomemben za pravilno diagnozo in zdravljenje.
Vzroki antenatalne pljučnice so pogosteje virusi, saj je v tem obdobju otrok občutljiv na njihove učinke. Za razvoj infekcijskega procesa v pljučih je nujno, da virus začne delovati v zadnjem trimesečju, če že prej pa to lahko povzroči prirojene malformacije. Najpogostejši vzroki prirojene pljučnice v maternici lahko pripišemo skupini TORCH. Med njimi so toksoplazmoza, rdečka, citomegalovirus in herpesvirus ter nekateri drugi. Vsak tak patogen ima svoje značilnosti strukture in razvoja, in zato tudi zdravljenje.
Toksoplazmoza je bolezen, ki jo povzroča Toxoplasma gondii, ki je najpreprostejši mikroorganizem. Patogen se prenaša preko mačk, ki so njeni nosilci, ali skozi slabo praženo meso. Okužbe se lahko pojavijo med nosečnostjo v zadnjih fazah, potem pa pri otroku povzroči pljučnico. Če se okužba pojavi pred nosečnostjo, se ženska morda ne zaveda prisotnosti takšnega antigena v telesu, ker je klinika nespecifična.
Rubeola je akutna virusna bolezen, ki se prenaša s kapljicami v zraku in predstavlja potencialno grožnjo za plod v zgodnjih fazah zaradi razvoja prirojenih malformacij. Virus lahko pri otroku povzroči razvoj pljučnice, če se je mama pred rojstvom zbolela.
Okužba s citomegalovirusom je bolezen, ki se lahko prenaša po zraku, spolu in stiku. Več kot 60% ljudi je okuženih s tem virusom, vendar ne vsak zboli. Ko je noseča ženska okužena, lahko virus prodre skozi placento in spodbudi razvoj vnetnega procesa v mnogih organih - pljučih, jetrih, možganih.
Herpes je virus, ki ima za živčni sistem tropizem, lahko pa povzroči tudi pljučnico z enako frekvenco. Obstajata dve glavni vrsti - labialni herpes, ki se prenaša s kapljicami v zraku in stikom, pa tudi z genitalnim herpesom, ki se spolno prenaša.Prvi virus je pomemben pri razvoju natančno antenatalne pljučnice, drugi pa je intranatalen, saj se okužba pojavi v stiku s prizadetimi genitalijami.
Okužbe iz skupine TORCH so nevarne v smislu pljučnice med okužbo le zadnjič ali tik pred porodom. Iz drugih razlogov so lahko tudi etiološki dejavnik.
Vzroki prirojene pljučnice so lahko tudi bakterije - klamidija, mikoplazma, listerija, ureaplazma, candida, trihomonade. Njihova vloga pri razvoju prirojene pljučnice pri otroku je pomembna že v fazi okužbe pred samim rojstvom ali med njim. Ureaplazme in trihomonade so spolno prenosljive okužbe, ki pri absolutno zdravem otroku pogosto niso vzrok za pljučnico. Takšne okužbe, vključno s kandido, okužijo že občutljiv organizem prezgodnjega ali imunsko oslabljenega otroka. Klamidija in mikoplazma sta intracelularni mikroorganizmi, ki imajo glavno vlogo pri razvoju kongenitalne pljučnice bakterijske etiologije. Lahko povzročijo okužbo dihal pri otroku že ob rojstvu ali v prvih urah po tem, če so pogoji pravilni.
Če povzamemo zgoraj navedene razloge za razvoj kongenitalne pljučnice, lahko rečemo, da so virusi lahko najpogostejši vzrok za to, vendar pa hkrati bakterije igrajo vlogo pri razvoju vnetja. Patogeneza pljučnice pri novorojenčku ni tako odvisna od etiološkega faktorja. Vsak patogen za razvoj infekcijskega procesa se začne najprej skozi fetoplacentalno pregrado. Ne glede na to, ali gre za virus ali bakterijo, ima tropizem za pljučno tkivo in vstopa v krvni obtok v pljuča. Značilnosti pljučnega tkiva novorojenčka so takšne, da alveoli niso razkriti in lahko postanejo substrat za razvoj okužbe. Obstaja vnetje, ki ga ob rojstvu že kažejo simptomi zaradi nezadostne pljučne funkcije, saj morajo pljuča po rojstvu delovati s polno močjo. Zato se vnetni proces aktivira s prvim dihanjem in pojavijo se simptomi.
Dejavniki tveganja
Obstajajo otroci, ki imajo večje tveganje za razvoj kongenitalne pljučnice kot drugi. Dejavniki tveganja vključujejo:
- obolenja nosečnosti in bolezni mater povzročajo nastanek normalne zaščitne pregrade - placente,
- Nalezljive bolezni matere, zlasti iz skupine TORCH, povečajo tveganje za okužbo skozi placento in razvoj infekcijske lezije,
- nedonošenca poveča tveganje za okužbo zaradi šibke imunske obrambe,
- dobavni pogoji in zunanje posege povečujejo tveganje za okužbo.
Simptomi prirojene pljučnice pri novorojenčku
Za prirojeno pljučnico je značilno, da se simptomi pojavijo takoj po rojstvu ali v zgodnjem poporodnem obdobju. Če se klinična slika razvije v 72 urah od trenutka rojstva, to velja tudi za koncept kongenitalne pljučnice, pri čemer ima pomembno vlogo intranatalni način okužbe. Če je pljučnica povzročena z intrauterino okužbo z določenim virusom, potem pogosto poleg simptomov iz dihalnega sistema obstajajo tudi znaki drugih sistemov. To je treba upoštevati pri diagnosticiranju prirojene pljučnice, saj so pristopi za zdravljenje pljučnice virusne in bakterijske etiologije nekoliko drugačni.
Prvi znaki bolezni se pojavijo takoj po rojstvu. Splošno stanje otroka je lahko hudo zaradi izrazitih dihalnih motenj. Otrok se rodi s cianotično ali bledo sivo poltjo, na ozadju zastrupitve se lahko pojavi petehijski izpuščaj. Otrok ima šibek krik in zatirane prirojene reflekse v ozadju hipoksije centralnega živčnega sistema v primeru infekcijske lezije.Zato je lahko Apgarova ocena za otroka nizka, kar ne omogoča takojšnjega stika s kožo. Včasih otroci s prirojeno pljučnico potrebujejo ukrepe za oživljanje takoj po porodu, včasih pa stopnja respiratornih motenj ni tako izrazita. Pojav pljučnice so respiratorne motnje, ki so klinično določene s kratkim sapo. Dispneja, odvisno od resnosti, je označena z interkostalnimi intersticijskimi prostori in območji nad in pod ključnico, depresijo prsnice pri dihanju. Na podlagi respiratorne odpovedi se določi tahipija in hitra srčna frekvenca. Vse to dokazuje očitno patologijo dihal in zahteva takojšnje nadaljnje preverjanje.
Če je pljučnica povzročena z virusom iz skupine TORCH, lahko pride do drugih simptomov generalizirane okužbe. Na primer, citomegalovirus ima tropizem v možganih otroka in jetra, tako da pri delovanju na plod to okužbo povzroči hude poškodbe možganov v obliki ishemičnih lezij in cist, kot tudi povečano jetra in hudo zlatenico z bilirubinsko encefalopatijo. Zato je lahko pljučnica v ozadju teh simptomov specifična manifestacija tega virusa.
Prirojena pljučnica, ki jo povzroča virus rdečk, se lahko kaže kot značilen izpuščaj na otrokovem telesu s simptomi dihalnega sistema.
Bakterijska pljučnica ima značilnosti tečaja, saj ima vnetni proces gnojni značaj. Pogosteje se pojavijo v prvih dveh dneh, ko se stanje otroka močno poslabša. Ob hudi kratki sapi se pojavijo simptomi zastrupitve - otrokova telesna temperatura se dvigne, ali če je prezgodnji otrok, se bo hipotermija verjetno razvila. Novorojenček zavrača dojke, izgublja težo in postane nemirno. Vse to, skupaj z dihalnimi simptomi, bi moralo sprožiti idejo o pljučnici.
Stopnje pljučnice se ne razlikujejo od tistih pri odraslih, edino, kar se vnetje hitro širi in nekateri patogeni hitro povzročijo nekrozo (stafilokoki, virus gripe, pnevmocista).
Vrste pljučnice pri novorojenčku lahko po patogenih razvrstimo v virusne in bakterijske, pa tudi specifične in nespecifične, kar je zelo pomembno pri izbiri zdravljenja.
Zapleti in posledice
Zapleti prirojene pljučnice so odvisni od vrste patogena in so lahko takojšnji ali zapozneli. Če patogen hitro povzroči uničenje pljučnega tkiva, so možni zapleti, kot je širjenje okužbe. Takšna pogosta okužba s poškodbami pljuč lahko hitro povzroči, da patogen vstopi v krvni obtok in razvije bakterijemijo. Sepsa za tako majhnega otroka je lahko usodna. Drugi sistemski zapleti lahko vključujejo hemoragični sindrom, DIC, hemodinamične motnje, obstojnost fetalnih komunikacij in na podlagi tega akutno srčno-žilno insuficienco.
Med pljučnimi zapleti se lahko razvije plevritis, atelektaza, pnevmotoraks.
Posledice pljučnice so lahko bolj resne zaradi sistemske narave lezij. Če je pljučnica virusna, lahko pride do poškodb drugih organov in sistemskih manifestacij - prirojenih malformacij, kroničnih oblik okužb in intelektualnih okvar.
Diagnoza prirojene pljučnice pri novorojenčku
Diagnoza prirojene pljučnice je vedno zapletena zaradi dejstva, da lahko obstaja veliko variant insuficience dihalnega sistema in da je treba te razmere razlikovati. Če je diagnoza prirojene pljučnice potrjena, je pomembno diagnosticirati vrsto patogena, ker je strategija zdravljenja drugačna. Zato morate začeti diagnozo z anamnestičnimi podatki matere o poteku nosečnosti in porodu. Zelo pomembno je ugotoviti, ali ima mama okužbo in ali je bila opravljena študija skupine TORCH, ker so to najresnejši patogeni.
Značilnost prirojene pljučnice, predvsem pri nedonošenčkih, je nejasna objektivna slika. Te auskultacije praviloma ne dajejo jasne slike o pljučnici, saj lahko dvostranski proces enako priča o pljučnici in sindromu dihalne stiske. Zato lahko glavne diagnostične metode obravnavamo kot dodatne laboratorijske in instrumentalne raziskovalne metode.
Analiza novorojenčka ima svoje lastnosti zaradi fizioloških razlogov - število krvnih celic se povečuje, da se zagotovi normalno celično dihanje, na peti dan pa se pojavi fiziološki recidiv levkocitov. Zato spremembe v laboratorijskih podatkih, ki lahko kažejo na pljučnico, niso tako specifične kot pri starejših otrocih. Toda povečanje števila levkocitov v dinamiki in odsotnost levkocitne chiasm na peti dan otrokovega življenja lahko kažejo na korist pljučnice. To kaže na bakterijsko okužbo, možno pa je izključiti virusno etiologijo pljučnice ali razmišljati o povezavi virusov in bakterij.
Včasih, med zdravljenjem pljučnice, otrok ne uspe doseči rezultatov, nato pa je mati pregledana, da bi določila specifičen patogen. Navsezadnje je mati v tem primeru glavni vir okužbe za otroka, medtem ko otrok še ni oblikoval protiteles in ga ni mogoče določiti. V ta namen opravite serološko preiskavo krvi matere z določitvijo protiteles proti določenim okužbam. Določena je raven protiteles imunoglobulina razreda G in M. V tem primeru se uporabljajo posebni reagenti, ki omogočajo določitev ravni teh protiteles proti posebni okužbi. Če se poveča raven imunoglobulina G, potem ta virus ne more sodelovati pri razvoju pljučnice pri otroku, saj kaže le na staro okužbo. Če pa se odkrijejo imunoglobulini M, to kaže na akutno okužbo, kar pomeni, da je velika verjetnost, da je plod okužen. Med posebnimi testi za domnevno spolno prenosljive okužbe se izvaja tudi test vaginalnega brisa. To je potrebno za bakterijsko pljučnico, ko je mogoče natančno določiti patogen in njegovo občutljivost na antibakterijska sredstva.
Instrumentalna diagnostika vam omogoča natančno določanje diagnoze pljučnih lezij in pojasnitev procesa lokalizacije. Rentgenski znaki kongenitalne pljučnice novorojenčka - je pregorelo iz pljuč in povečalo žilni vzorec v začetnih fazah bolezni, nato pa se pojavijo vnetno-infiltrativne spremembe v znaku drenaže. Toda če je otrok prezgodaj, potem radiografija ne omogoča natančne diagnoze med pljučnico in boleznijo hialinske membrane, saj so spremembe pri obeh patologijah enake. Zato obstaja potreba po dodatnih ukrepih zdravljenja.
Diferencialna diagnostika
Diferencialno diagnozo kongenitalne pljučnice je treba opraviti s hialinsko membransko boleznijo predvsem pri nedonošenčkih, pa tudi z aspiracijskim sindromom, prirojenimi malformacijami pljuč, diafragmatsko kilo, srčno patologijo in CNS poškodbami, ki jih spremlja dihalna odpoved. Bolezen hipalinske membrane je patologija nedonošenčkov, ki se razvije v ozadju pomanjkanja površinsko aktivnih snovi v pljučih. Za patologijo so značilne podobne spremembe v rentgenskih posnetkih v obliki "vlažnih" pljuč, zato morajo ti otroci uvesti eksogeni surfaktant.
Prirojene deformacije dihalnega sistema lahko povzročijo tudi respiratorne motnje, zato jih je treba izključiti. Kar zadeva prirojene srčne napake, se klinika pojavi pozneje, ultrazvok srca pa nam omogoča natančno razlikovanje.Nekatere "kritične" srčne napake se lahko pojavijo v prvih urah, v tem primeru pa se bo zgodilo odkrivanje napake, ki je še vedno v maternici.
Preprečevanje
Preprečevanje kakršnekoli okužbe pri otroku se mora začeti v fazi zgodnje diagnoze in pregleda matere med nosečnostjo. V Ukrajini pred nosečnostjo in med nosečnostjo pregled za skupino TORCH ni potreben, vendar ga vedno priporoča zdravnik, ženska pa se sama odloči, ali jo bo izvedla ali ne, saj je to zelo drag pregled. Toda ob upoštevanju možnih tveganj je treba poudariti velik pomen te raziskave za pravočasno diagnozo in zdravljenje. Če ženska v otroštvu ni bila okužena z določenimi okužbami in nima protiteles, je treba dati posebno cepljenje. Glede na dejavnike tveganja za prirojeno pljučnico se lahko glavni preventivni ukrepi štejejo za normalno nosečnost in pravočasno rojstvo zdravega otroka.
Intrauterina pljučnica pri novorojenčkih
 Prirojena pljučnica nastopi zaradi okužbo ploda:
Prirojena pljučnica nastopi zaradi okužbo ploda:
- pred infekcijo preko prizadetega plodovnika - v pljuča ploda vstopi nalezljiv virus,
- transplacentalno, hematogeno.
Razlogi razvoj kongenitalne pljučnice:
- akutne in virusne bakterijske okužbe, ki jih je ženska utrpela v pozni nosečnosti,
- vnetne in infekcijske bolezni prebavil in urogenitalnega sistema pri ženskah z okužbo amnijske tekočine in padajočim načinom okužbe,
- generalizacijo in izvajanje okužbe s TORCH (klamidija, toksoplazmoza, listerioza, sifilis, okužba s herpesom ali citomegalovirusom).
Dejavniki tveganja intrauterina okužba ploda s pojavom pljučnice:
- kongenitalne malformacije bronhopulmonarnega sistema,
- intrauterina kronična hipoksija,
- placentna insuficienca z nenormalnim krvnim obtokom placente,
- cervicitis, endometritis, pielonefritis, vaginitis, noseči horioamnionitis,
- nedonošenost, gestacijska nezrelost ploda.
Posebnosti prirojene pljučnice novorojenčkov so:
- bolezen spremljajo druge manifestacije intrauterine okužbe - konjunktivitis, izpuščaj, simptomi encefalitisa ali meningitisa, povečanje vranice in jeter, druge manifestacije okužbe s TORCH,
- pojavljanje simptomov bolezni v prvih dneh življenja otroka,
- bolezen prehaja na ozadje bolezni hialinskih membran, globoke nedonošenosti, multiple bronhiektazije ali atelektaze in drugih malformacij pljuč in bronhijev,
- bolezen se najpogosteje manifestira z dvostranskim procesom vnetja, ki poslabša potek bolezni.
Simptomi prirojene pljučnice pri novorojenčkih so:
 sodelovanje pomožnih mišic pri aktu dihanja, kar se kaže v inhibiciji jugularne jame in medrebrnih prostorov,
sodelovanje pomožnih mišic pri aktu dihanja, kar se kaže v inhibiciji jugularne jame in medrebrnih prostorov,- težko dihanje, ki se pojavi takoj po porodu, redko kasneje,
- napadi apneje in cianoze,
- penjen izcedek iz ust,
- utrujenost med sesanjem
- regurgitacija, zavrnitev jesti,
- kašelj, v nekaterih primerih pred bruhanjem,
- vročina.
Dodatni simptomi prirojene pljučnice so:
- povečana krvavitev,
- povečana bledica kože,
- povečanje izgube teže
- različne enanteme in eksantema, skleroze,
- povečana vranica in jetra.
Ob odsotnosti pravočasne diagnoze in zdravljenja otroka, otrok trpi zaradi respiratorne odpovedi, razvoja infektivno-toksičnega šoka, žilnega in srčnega popuščanja.
Poleg tega se bolezen pogosto pojavi pri dojenčkih s pomembno nezrelostjo dihalnega sistema (med pnevmotoraksom, motnjami sinteze površinsko aktivnih snovi, večkratnimi prirojenimi anomalijami bronhijev in pljuč) ali pri zelo nedonošenčkih.
Zato je prehod bolezni zapleten s komorbiditetami in pogosto vodi do smrtnih izidov, najresnejše stanje je opaženo pri dvostranski pljučnici.
Intranatalna pljučnica
 Med intrapartum pljučnico so povzročitelji bolezni različni povzročitelji okužbe z okužbo ob rojstvu:
Med intrapartum pljučnico so povzročitelji bolezni različni povzročitelji okužbe z okužbo ob rojstvu:
- med zaužitjem plodovnice,
- med prehodom ploda preko okuženih poti.
Z intrapartalno pljučnico spodbuja razvoj infekcijskega procesa
- intrauterina hipotrofija,
- huda morfofunkcionalna nezrelost dojenčka ali nedonošenca,
- kršitev pljučne srčne prilagoditve otroka,
- asfiksija rojstva
- vročina pri nosečnicah
- podaljšano brezvodno obdobje med porodom, t
- sindrom depresije dihanja (sindrom stiske) po splošni anesteziji zaradi carskega reza znatno poveča tveganje za pljučnico pri otrocih.
Postnatalna pljučnica je proces vnetja pljučnega tkiva, ki se je razvil po rojstvu otroka: nebolnišnična („domača“), bolnišnična (bolnišnična) ali stacionarna.
Ob upoštevanju patogena se te vrste bolezni razlikujejo:
- parazitska,
- virusne,
- glivična,
- bakterijsko,
- mešano (bakterijsko in glivično, virusno in bakterijsko).
Glavni vzroki za poporodno pljučnico:
 porodne poškodbe, ponavadi hrbtenice, poškodbe zgornjih prsnih segmentov in vratne hrbtenice,
porodne poškodbe, ponavadi hrbtenice, poškodbe zgornjih prsnih segmentov in vratne hrbtenice,- mekonija in asfiksije med porodom z aspiracijo plodovnice,
- patologije razvoja bronhopulmonarnega sistema,
- možganska poškodba možganov
- intubacija sapnika, oživljanje med porodom, mehanska ventilacija, kateterizacija popkovne žile,
- nedonošenca
- pregrevanje ali prekomerno ohlajanje otroka,
- v stiku z bakterijskimi in virusnimi okužbami dihal z okužbo po rojstvu po zraku.
Klinični simptomi:
- površinski pogosti neproduktivni kašelj,
- akutni začetek bolezni s prehodom splošnih simptomov - zvišana telesna temperatura, toksikoza, zavrnitev uživanja hrane, šibkost, regurgitacija,
- otekanje nosnih kril, penjen izcedek iz ust,
- zasoplost s pomožnimi mišicami in cianozo,
- združevanje kardiovaskularnih bolezni,
- hrupno dihanje, oddaljeno hripanje.
Dejavniki razvoja pljučnice pri novorojenčkih
Glavni dejavniki pljučnice pri otrocih so:
 infekcijske in vnetne bolezni prebavnega, dihalnega in sečilnega sistema nosečnice,
infekcijske in vnetne bolezni prebavnega, dihalnega in sečilnega sistema nosečnice,- nosečnosti, ki je zapletena zaradi somatske ali porodniške patologije,
- intrauterina kronična hipotrofija in hipoksija,
- napredovanje in izvajanje intrauterinih okužb,
- asfiksija rojstva z aspiracijskim sindromom,
- po carskem rezu
- dedne bolezni pljuč,
- pnevmopatije in druge prirojene patologije bronhopulmonarnega sistema,
- spinalna ali intrakranialna porodna poškodba,
- nedonošenca
- bruhanje ali regurgitacija z aspiracijo hrane,
- oživitvene koristi za porod,
- stik z nosilci patogenih mikroorganizmov, respiratornimi virusi z okužbo dihalnega sistema,
- neugodne epidemije in sanitarne razmere doma ali v bolnišnici, t
- neustrezna nega za otroka (nezadostno prezračevanje prostora, pregrevanje, podhladitev).
Diagnosticiranje
 Diagnosticiranje ta bolezen pri otrocih temelji na celovitem pregledu:
Diagnosticiranje ta bolezen pri otrocih temelji na celovitem pregledu:
- anamneza
- klinični simptomi bolezni, t
- laboratorijske teste (spremembe v kliničnem pregledu KOS, plini v krvi), t
- fizični pregledi.
Toda glavni pomen kot metoda diagnoze je radiografija pljuč, ki določa prisotnost prirojenih malformacij in nenormalnosti, spremembe v intratorakalnih bezgavkah in bronhih, ki so vnetje.
Zdravljenje bolezni
Pljučnica, ki se je razvila v neonatalnem obdobju, je nevarna bolezen, ki zahteva stalno spremljanje otrokovega stanja in prilagoditev zdravil. Zato se bolezen zdravi le v stacionarnih pogojih, trajanje bo odvisno od prisotnosti zapletov in resnosti patologije.
Zdravljenje pljučnice pri novorojenčku se začne z uporabo antibiotikov širokega spektra, zmanjšanjem toksikoze, korekcijo srčno-žilnih in dihalnih motenj, moteno homeostazo.
Za otroka je potrebna stalna nega:
- higiensko nego kože,
- hranjenje mleka iz dojk matere ali prilagojene mešanice iz roga ali sonde za izboljšanje počutja otroka in izginotje dihalnih motenj, t
- pogoste spremembe položaja telesa, preprečevanje pregrevanja ali podhladitve otroka,
- organizacijo ugodnega podnebja v inkubatorju (za nedonošenčke) ali v zaprtih prostorih.
Dodeljeno dodatno zdravljenje:
- simptomatična sredstva (antitusični, antipiretik, protivnetna zdravila, mukolitiki),
- imunoglobulini ali drugimi imunostimulanti, t
- probiotiki,
- vitamini
- gorčične obloge, fizioterapevtski postopki, inhalacije, oljne kompresije,
- vibrirajoča in tonična masaža.
Trajanje zdravljenja pljučnice pri novorojenčkih je povprečno približno mesec dni.
Posledice in zapleti
 Med pravilnim in pravočasnim zdravljenjem pljučnice so lahko posledice pogoste bronhitisa, respiratornih in kataralnih infekcij, enakomerno upadanje imunosti otroka.
Med pravilnim in pravočasnim zdravljenjem pljučnice so lahko posledice pogoste bronhitisa, respiratornih in kataralnih infekcij, enakomerno upadanje imunosti otroka.
Pri otrocih z okvarami ali poškodbami pri rojstvu, intrauterini hipotrofiji, nezrelosti sistema in organov ter drugih sočasnih boleznih se pojavijo zapleti.
Določite večjih zapletov:
- ekstrapulmonalni zapletiI - mastoiditis, vnetje srednjega ušesa, črevesna pareza, sinusitis, povečani krvni strdki, adrenalna insuficienca, sepsa, karditis, kardiovaskularna odpoved,
- pljučno - pnevmotoraks, atelektaza, progresivno dihalno odpoved, plevritis, abscesi.
Med letom je otrok pod zdravniškim nadzorom.
Značilnosti zdravljenja in zdravljenja pri nedonošenčkih
Pri nedonošenčkih je veliko večja verjetnost zgodnje in prirojene neonatalne pljučnice, za razliko od dojenčkov za nedoločen čas, to je posledica povečane pogostnosti intrauterinih okužb, malformacij in pnevmopatij. Bolezen ima dvostransko vnetno poškodbo s skromnimi kliničnimi simptomi, medtem ko je pljučnica prikrita kot druge nevrološke bolezni ali somatske bolezni (adinamija, letargija, moteno sesanje, regurgitacija, letargija).
V kliničnih simptomov začeli prevladovati znaki toksikoze, in po respiratorni odpovedi z izrazito hipoksemijo. Pri pljučnicah pri nedonošenčkih je pljučnica običajno označena s nagnjenostjo k hipotermiji in šibko klinično sliko, povišane temperature pa pogosto ni opaziti.
Glavni del zunajpljučnih simptomov, ki poslabšujejo potek bolezni, je depresija centralnega živčnega sistema z izginotjem refleksov požiranja in sesanja, driske, postopne izgube telesne teže. Po ozdravljeni bolezni opazimo bronhopulmonalne displazije, ki povzročajo ponavljajoče se bronhopulmonalne bolezni.
Posebnosti postnatalne pljučnice
Klinična slika pljučnice v neonatalnem obdobju je odvisna od virulence patogena, stopnje zrelosti vseh organov in sistemov otroka ter prisotnosti povezanih patoloških procesov:
- v začetni fazi je bolezen zabrisana in simptomi bolezni se pogosto pojavijo več ur ali dni po razvoju vnetnega procesa,
- prvi simptomi niso značilni za pljučnico - nastopi letargija, šibkost, regurgitacija, pomanjkanje temperaturne reakcije se pojasni z nezrelostjo sistema termoregulacije in imunološke reaktivnosti telesa,
- pogosto se ugotavlja majhna žariščna narava vnetja, ki jo je težko diagnosticirati med avskultacijo, diagnoza pa nastopi šele po pojavu respiratornih simptomov (zasoplost, kašelj, cianoza),
- kataralni pojavi, ko so okuženi z dihalnimi virusi pogosto odsotni zaradi zgodnje lezije pljučnega parenhima in pomanjkanja lokalne imunosti,
- pri dolgotrajnih novorojenčkih, brez hude komorbidnosti, ima bolezen ugodno napoved za življenje in zdravje, ob upoštevanju pravočasne diagnoze in zgodnjega začetka antibiotične terapije.
Značilnosti poteka in zdravljenja nedonošenčkov
Pri nedonošenčkih se prirojena in zgodnja neonatalna pljučnica pogosteje pojavljata v primerjavi z dojenčki, ki so dojenčki, kar je povezano z visoko pojavnostjo pnevmopatij, razvojnih napak in intrauterinih okužb. Pljučnica ima dvostransko lokalizacijo vnetnega procesa s skromno klinično sliko, prikrito z drugimi somatskimi boleznimi ali nevrološkimi boleznimi (letargija, adinamija, letargija, regurgitacija, oslabljeno sesanje). 
V klinični sliki prevladujejo znaki toksikoze, nato pa respiratorna odpoved z veliko resnostjo hipoksemije in dihalne metabolične acidoze. Pri prezgodnji pljučnici je verjetneje, da se razvije s skromno klinično sliko in nagnjenostjo k hipotermiji, redko pa pride do visoke vročine s pljučnico.
Visoka pogostost zunajpljučnih simptomov, ki poslabšujejo potek bolezni - progresivna izguba teže, driska, depresija centralnega živčevja z izginotjem refleksov sesanja in požiranja. Nedonošenčki imajo veliko zapletov, tako pljučnih kot zunaj pljučnih.
Po pljučnici so bronhopulmonalne displazije, ki povzročajo ponavljajoče se bronhopulmonalne bolezni.
Vzroki prirojene pljučnice

Bolezen se imenuje prirojena pljučnica prav zato, ker se je okužba zgodila pred rojstvom.
Te bolezni ni mogoče imenovati razširjena: na to otrok je manj kot dve dojenčki s to boleznijo.
Vendar pa je to nevarna bolezen, ki povzroči padec pljuč otroka.
Posledice so lahko najbolj žalostne, celo usodne.
Vzroki bolezni so različni, odvisno od načina okužbe.
Intrauterinska okužba se lahko pojavi na dva načina:
- Hematogena ali transplacentna metoda (skozi placento, to je iz krvi matere v otrokovo kri). Ta vrsta pljučnice je nevarna, vendar je redka. Še več, če ima bodoča mati resno okužbo, povzroči znatno poslabšanje njenega zdravja in povzroči, da se posvetuje z zdravnikom. Zdravnik predpiše zdravljenje in sprejema ukrepe, ki pomagajo materi in nerojenemu otroku, da se izogne resnim posledicam.
- Bronhogene okužbe. Ima sorte:
- antenatalno (okužba je prišla do otroka v pljuča iz plodovnice),
- intranatalno (okužba je prišla v telo med prehodom otroka skozi rodni kanal),
- postnatalno (okužba je prišla v bolnišnico po rojstvu).
Postnatalna pljučnica se pogosto zamenjuje s prirojeno pljučnico, ker ni vedno mogoče določiti trenutka okužbe.
Obstajajo tudi kombinirani primeri. Predstavljajo povečano kompleksnost zdravljenja in predstavljajo največjo nevarnost za otroka.
Vzročniki bolezni so:
- Pri hematogeni metodi okužbe: virus herpesa, virus rdečk, citomegalovirus, toksoplazmoza, listerioza, sifilis itd.Bolezen pri otroku se v tem primeru kaže v 3 dneh in je del celotnega procesa.
- V primeru bronhogene okužbe: stafilokoki, streptokoke, klamidije, ureaplazmoze, kandidiaze itd. Kongenitalna bronhogena pljučnica, ki jo povzročajo streptokoki skupine B, je najpogostejša (približno 50%), tudi če ima mama carski rez.
Ko govorimo o načinih okužbe in vzrokih prirojene pljučnice, bodite pozorni na dejavnike tveganja.

Patologija pljuč v nedonošenčkih

Vzroke bolezni v nedonošenčkih lahko razdelimo v naslednje kategorije:
- Transplacental - s penetracijo patogena skozi matično posteljico ob prisotnosti njenih bakterijskih ali virusnih okužb,
- Antenatalne bakterije okužijo dihalni trakt zarodka s penetracijo amnionske tekočine,
- Intranatalni mikroorganizmi vstopijo v pljuča, ko otrok preide skozi rojski kanal ali iz okolja, ko se izvaja carski rez,
- Poporodna okužba v porodniškem oddelku ali doma.
Pljučnica pri novorojenčkih je posledica posebnega spektra mikroorganizmov, ki zahteva imenovanje posebne skupine antibiotikov pri zdravljenju bolezni. Pri virusnih okužbah je prognoza napredovanja bolezni pri novorojenčkih odvisna od stanja otrokovega imunskega sistema in ima posebne značilnosti, ki bodo obravnavane v nadaljevanju.
Tveganje bolezni po carskem rezu
Po carskem rezu se pri okužbi z naslednjimi mikroorganizmi pojavi prirojena pljučnica:
- Herpes virusi, rdečke, toksoplazmoza, listerioza,
- Bakterijski patogeni: mikoplazme, streptokoki, klamidija,
- Gobe rodu Candida.
Z dolgim potekom prirojene pljučnice povzroča kombinirana flora, ki jo je težko zdraviti, kar je v starih časih pripeljalo do visoke stopnje smrtnosti pri novorojenčkih.
Vnetje pljučnega tkiva, ki se je zgodilo po carskem rezu pri materi, je posledica streptokoka. Povzročitelj povzroča gnojne žarišča in sepso (bakterijska okužba krvi) med hitrim razmnoževanjem, tudi v ozadju antibiotikov.
Domače vrste pljučnice pri nedonošenčkih se pojavijo v ozadju respiratornih okužb, adenovirusnih lezij, streptokoknih okužb.
Patogenetski znaki pri novorojenčkih

Ko se otrok rodi zdrav, to ne pomeni, da ima močan imunski sistem. Nekatere bakterije so antagonisti proti drugim patogenim dihalnim traktom. Proteus je sposoben uničiti gramnegativne bakterije.
Pri nedonošenčkih opazimo nerazvitost zaščitnih dejavnikov alveolarnega tkiva: izsledijo se površinsko aktivne poškodbe, alveolarni makrofagi (celice, ki uničujejo mikrobe v alveolah) in bronhialna stena je šibka. Glede na takšne spremembe je težko sklepati, da srečanje z infekcijskimi povzročitelji ne bo povzročilo vnetnih reakcij. Edina rešitev je boj nekaterih predstavnikov mikrobnega sveta z drugimi.
V primeru bakterijske okužbe dihal, smo pri Gram-negativnih palicah več mesecev ne opazili pljučnice. Proteus je patogena bakterija, ki lahko povzroči vnetje pljuč pri dojenčkih.
Interakcija v svetu mikrobov je kompleksen mehanizem, ki ga ljudje niso zanesljivo preučevali. Očitno je, da splošna uporaba antibiotikov ni racionalna. Značilnosti predpisovanja teh zdravil zahtevajo nadzor odmerjanja in poteka zdravljenja. Zaradi kršitve sheme zdravljenja okužb z antibakterijskimi sredstvi, so mnoge bakterije razvile odpornost, kar oteži proces njihovega zdravljenja.
Kaj naredi negativne obete
Negativna prognoza za pljučnico pri novorojenčkih povzroča naslednje simptome:
- Hipoksija možganov z upočasnitvijo motorične funkcije in duševne aktivnosti,
- Kršitev globine dihalnih gibov in motenj njenega ritma,
- Nereden srčni utrip
- Okrepljeni dihalni mehanizmi (Cheyne-Stokes),
- Kopičenje toksinov v krvi in pojav sekundarnih sprememb v drugih organih.
Z pojavom vsaj enega od zgoraj navedenih simptomov se otroka postavi v enoto za intenzivno nego, ker je lahko potrebna umetna ventilacija pljuč.
Pljučnica pri nedonošenčkih ima svoje značilnosti, za razliko od dojenčkov in dojenčkov, mlajših od 1 leta:
- Prevladovanje respiratornih simptomov in toksičnih reakcij. Pri kopičenju velikih količin ogljikovega dioksida se pojavi otekanje periorbitalnega tkiva. Sčasoma hiperkapnija vodi do depresije centralnega živčnega sistema, pojava Cheyne-Stokesovega dihanja,
- Povišana temperaturna reakcija in pljučni zapleti - pnevmotoraks, atelektaza, plevritis,
- Ekstrapulmonalni zapleti - črevesna pareza, vnetje ušesa, tvorba trombov, adrenalna insuficienca,
- Pri nedonošenčkih se pogosto razvije aspiracijska pljučnica, saj se nagnjeni k
- Tipična slika nastanka patoloških sprememb v pljučnem tkivu: sindrom koagulacije diseminirane krvi, sepsa,
- Nestabilno klinično stanje bolnikov z nihanjem v laboratorijskih in kliničnih analizah.
Zgoraj navedeni simptomi pljučnice pri novorojenčkih so odvisni od vzroka patologije. Če je vnetje posledica pnevmokoka, je verjetnost zapletov ali smrti visoka. V tej obliki vnetna žarišča hitro prodrejo iz enega pljuča v drugega.
Prirojena pljučnica pri novorojenčku je nevarno stanje. Če zdravnik ne predpiše antibakterijskih zdravil, otrok hitro razvije naslednje simptome:
- Dihalna odpoved
- Kopičenje ogljikovega dioksida v krvi
- Poškodbe možganskih tkiv,
- Neuravnoteženost metabolizma vode in soli,
- Preobremenitev srca
- Krepitev srčnega utripa.
Seznam sprememb, ki jih povzroča pljučnica pri nedonošenčkih, je mogoče našteti v nedogled. Končna faza patologije je smrtna (brez ustreznega zdravljenja).
Kako je prirojena pljučnica pri dojenčkih

Pljučnica ob rojstvu pri nedonošenčkih dobro deluje. Njegovo trajanje je 1-2 tedna, nato pa se stanje bolnika postopoma izboljšuje. Simptomi respiratorne odpovedi redko zahtevajo ustavitev z umetnim dihanjem.
Pri dolgotrajnem dojenčku akutno obdobje vnetnih sprememb v pljučih traja 5-7 dni. Po uporabi antibiotikov opazimo resorpcijo infiltrativnih žarišč v alveolarni acini, kar zagotavlja ugodno prognozo.
Segmentalna pljučnica ob rojstvu pri nedonošenčkih je v najboljšem primeru ozdravljena po 4 tednih. Zaradi takšnega poteka bolezni je očitno, da je treba plod ohraniti v maternici do časa fiziološkega vnosa, vendar to ni vedno mogoče.
Morfološki simptomi
Simptome pljučnice pri nedonošenčkih lahko razdelimo na naslednje morfološke vrste:
- Transplacental - učinki razširjene okužbe z bakterijami. Klinični simptomi bolezni se pojavijo zaradi splošne okužbe. Otroci s patologijo se rodijo z asfiksijo, cianotiko, respiratorno odpovedjo,
- Intranatalni tip pljučnice se kaže v 2 različicah. Bolezen se lahko pojavi zaradi intrakranialne porodne poškodbevodi do respiratorne odpovedi. Drugo možnost spremlja prisotnostsvetla reža". Otrok se rodi zdrav, a po nekaj dneh razvije napade cianoze, pogoste regurgitacije, živčnega vznemirjenja. Lahko pride do driske, nastanka pene iz ust,
- Zgodnje neonatalno - opazimo v prvih dneh po rojstvu. Ta tip se lahko določi z naslednjimi znaki: oslabljeno dihanje, letargija, cianoza kože,
- Pozno neonatalno - se začne z manifestacijami vnetja zgornjih dihal: povišana telesna temperatura, anksioznost, rinitis, regurgitacija. Sčasoma se pojavijo drugi simptomi vnetja pljučnega parenhima: zvišana telesna temperatura, kašelj, bruhanje.
Pri nedonošenčkih katera koli od zgornjih oblik napreduje hitro in lahko povzroči smrt, zato je potrebno identificirati in zdraviti patologijo v zgodnjih fazah.
Stopnja nevarnosti pljučnice

Dvostranska pljučnica pri nedonošenosti je nevarno velika verjetnost smrti. Hude posledice se pojavijo tudi v kontekstu primarne imunske pomanjkljivosti, hude hipotrofije in prezgodnjih porodov.
Tveganje za odpoved dihanja se poveča, če je v pljučih, tujih telesih in tekočem izpljunku (v ozadju cistične fibroze) prisotna infiltrativna tekočina. Za praznjenje gnojnih žarišč z neučinkovitostjo antibiotikov je potrebna operativna reorganizacija formacij. Kirurški poseg prezgodaj je zelo težak, vendar je nujno potreben ukrep za reševanje življenja otroka.
Pri dvostranskih pljučnicah pri nedonošenčkih so pogosto opaženi naslednji zapleti:
- Pneumocystis
- Klamidija
- Srčni zastoj,
- Sprememba kislinsko-baznega ravnovesja
- Zmanjšana koncentracija hemoglobina in železa v serumu
- Povečana kislost krvi.
Posledice bolezni pri nedonošenčkih so preveč resne. Le z zgodnjim odkrivanjem znakov infiltrativnih sprememb v pljučnem parenhimu in odsotnosti spodbudnih dejavnikov lahko zagotovimo popolno ozdravitev patologije.
Pogoji zdravljenja dojenčkov
Prirojeno pljučno vnetje se zdravi tako dolgo, dokler obstajajo patogenetski simptomi bolezni. Akutno obdobje bolezni traja približno 2 tedna, po tem pa se zmanjšajo učinki respiratorne odpovedi. Z izboljšanjem stanja pri nedonošenčkih se poveča apetit, obnovi stanje centralnega živčnega sistema. Stacionarna resolucija traja 1-2 tedna.
Prognoza za pljučnico pri nedonošenčkih je odvisna od stanja otrokovega imunskega sistema, prisotnosti / odsotnosti povzročiteljev in uporabljenih taktik zdravljenja.
Zapletena patologija razvoja sekundarnih patoloških sprememb v pljučnem tkivu:
- Abscesi,
- Pleuritis,
- Respiratorna in kardiovaskularna insuficienca,
- Hipotrofija nedonošenca (podhranjenost),
- Motnje v kislinsko-bazičnem ravnovesju krvi.
Pljučnica novorojenčkov je nevarna patologija, ki zahteva stalno analizo stanja otroka in takojšnjo zdravniško odpravo. Lahko se zdravi samo v bolnišnici.
Značilnosti bolezni pri novorojenčkih
Pljučnica je bolezen, ki povzroča resne zaplete in učinke na zdravje. Pri novorojenčkih se lahko pljučnica pojavi kot samostojna bolezen ali kot zaplet, na primer po prejšnjem ARVI.
 Vnetje pljuč 10-krat pogosteje prizadene nedonošenčke
Vnetje pljuč 10-krat pogosteje prizadene nedonošenčke
Nedonošenčki so najbolj dovzetni za vnetje pljuč. Imajo pljučnico v 10–15% primerov, pri otrocih, rojenih pravočasno, pa patologijo diagnosticirajo le pri enem otroku od sto. To je posledica nerazvitosti dihalnih mišic, nezadostne regulacije mehanizmov dihanja in izmenjave plina ter nezrelosti pljučnega tkiva.
Prirojena pljučnica
Ta vrsta pljučnice se razvije v maternici in predstavlja približno 10% vseh pljučnic novorojenčkov. Bolezen se pojavi v prvih minutah ali dneh otrokovega življenja. Okužba se lahko pojavi na različne načine:
- transplacentalno, t.j., patogen bolezni prodre skozi otrokovo telo skozi placento.Redko
- antenatalno - skozi plodovnico,
- intranatalno ali med porodom.
Najpogosteje pride do prirojene pljučnice zaradi okužbe med rojstvom patogene mikroflore v materinskih prehodih matere ali preko okužene plodovnice. Transplacentna metoda je redka.
Pridobljeno
Če se je bolezen pojavila po porodu v prvem mesecu otrokovega življenja, se imenuje pridobljena. Takšna pljučnica je lahko:
- skupnost - otrok zboli doma,
- bolnišnica - se je bolezen razvila v bolnišnici v porodnišnici, intenzivni negi, neonatalni patologiji itd.
Vzroki
Dejavniki, ki prispevajo k razvoju pljučnice pri novorojenčkih, je veliko. Še posebej nevarne so za nedonošenčke. Pogosto lahko nekatere od njih hkrati povzročijo bolezen:
- med nosečnostjo
- uporaba steroidnih zdravil prihodnje mame,
- stradanje s kisikom in zadušitev zarodka,
- zapleti med porodom,
- carski rez
- intrakranialna ali poškodba hrbtenice,
- intrauterina poškodba možganov,
- genetske bolezni pljuč in drugih notranjih organov,
- neugodne razmere za otroka,
- nepravilno nego otroka.
Običajno ima dojenček v pljučih majhno količino tekočine, ki jo naravnost potisne ven. V carskem rezu organi nimajo časa, da bi se prilagodili novim življenjskim pogojem in v njih ostane fetalna tekočina. To prispeva k razvoju tako imenovanega fetalnega (fetalnega) sindroma zastajanja tekočine, ki povzroča nevarnost za razvoj respiratorne patologije pri otroku, zlasti v pljučnici.
Pri nedonošenčku carski rez lahko sproži razvoj sindroma dihalne stiske, v katerem je hitro nepravilno dihanje in povečano tveganje za razvoj pljučnice. Takšne novorojenčke zahtevajo skrbno opazovanje, pregled in zdravljenje.
Poleg tega je treba omeniti aspiracijsko pljučnico. Pogosto je posledica kršenja prehranjevalnega režima dojenčka, med katerim lahko v pljuča prodrejo mleko, mešanica, voda in bruhanje. Še posebej pogosto se ta vrsta vnetja pljuč razvije v prezgodaj zaradi nagnjenosti k regurgitaciji.
Vzročniki pljučnice
Vnetje pljuč povzročajo virusi, bakterije ali glive, ki lahko pridejo v pljuča na dva načina:
- hematogeni - intrauterini skozi kri,
- bronhogene - skozi pljuča.
- Najpogostejši vzrok bolezni so naslednje bakterije:
- streptokoka
Skupina B Streptokok je najpogostejši vzrok obolevnosti in umrljivosti pri novorojenčkih zaradi meningitisa, sepse in streptokokne pljučnice v razvitih državah.
- Staphylococcus,
- Pseudomonas aeruginosa,
- listeria,
- Gram-negativne palice družine črevesnih bakterij,
- Klebsiella (Friedlander palica) in drugi mikroorganizmi.
- streptokoka
- Virusno pljučnico lahko povzročijo različne vrste virusa herpesa, zlasti citomegalavirus, pa tudi virus gripe, adenovirus in drugi.
- Glivična pljučnica je pogostejša pri otrocih, ki so že dolgo na umetnem dihanju, zlasti pri nedonošenčkih. Povzročitelji bolezni so lahko glivice rodu Candida, redkeje - Aspergillus, pnevmokiste (povprečje med praživali in glivicami).
Pnevmocystis pljučnica ali pnevmocistoza se pojavlja predvsem pri nedonošenčkih. Okužba s tem mikroorganizmom se lahko pojavi pri stiku z nosilcem doma ali v porodnišnici. Značilnost te vrste bolezni je odsotnost piskanja v pljučih, zato je diagnoza postavljena na podlagi rentgenskih žarkov.
Pljučnica pri novorojenčkih v 65–80% primerov je mešane narave, na primer, ko se bakterijska okužba združi z virusnim ali glivičnim vnetjem pljuč.
- Intrauterino pljučnico pogosto povzročajo streptokoki skupine B in Gram-negativne bakterije - E. coli in Klebsiella (Friedlanderjev bacil), manj pogosto stafilokoki in Listeria. Bolezen se lahko razvije zaradi okužbe s citomegalovirusom, virusom herpes simplexa in glivami Candide.
- Najpogostejši povzročitelji pridobljene pljučnice so virusi (respiratorna sincicijska, parainfluenca in drugi), gramno negativna črevesna mikroflora, stafilokoki. Manj pogosto je pljučnica, ki je pridobljena v skupnosti, povzročena z moraxella (predstavnica normalne mikroflore zgornjih dihal) in oslovskega kašlja. Pnevmokoke in bacili gripe ali Pfeiffer pri dojenčkih so redko izolirani.
Simptomi in značilnosti različnih vrst bolezni
Simptomi in značilnosti bolezni so odvisni od tega, ali je dojenček poln ali ne, pa tudi od vrste pljučnice.
 Intrauterina pljučnica se pojavi takoj po rojstvu
Intrauterina pljučnica se pojavi takoj po rojstvuSimptomi pridobljene pljučnice
Pridobljena pljučnica s simptomi spominja na ARVI. Zabeleženi so naslednji simptomi:
- bolezni dihal
- izcedek iz nosu
- otrokovo anksioznost
- letargija
- motnje spanja, režim hranjenja,
- vročina.
Simptomi in potek bolezni so odvisni od patogena:
- Za pljučno vnetje, ki ga povzroča respiratorna sincicijska okužba, je značilno težko dihanje.
- Pri okužbi z adenovirusom pride do hudega piskanja, konjunktivitisa, izcedka iz nosu in mokrega kašlja.
- Pri gripi trpi živčni sistem.
- Pri opažanju herpesne okužbe opazimo krvavitev, akutno ledvično in jetrno odpoved, izraženo v povečanju jeter in splošno zastrupitev telesa.
- Ko pride do okužbe s stafilokokom, se pojavijo abscesi (abscesi) pljuč, pustularne kožne lezije, popkovnične rane, osteomijelitis.
- Pri porazu Klebsiella opažamo enteritis, meningitis, pielonefritis.
Zdravljenje in njegovi pogoji
Zdravljenje pljučnice pri novorojenčkih se izvaja le v bolnišnici. Vključuje številne ukrepe: t
- Antibiotska terapija. Izbira antibiotika je odvisna od podatkov raziskave, stanja pred boleznijo in klinične slike. Najpogosteje predpisana zdravila s širokim spektrom delovanja. Odmerek zdravila izbere zdravnik glede na starost otroka in patogen.
V primeru pnevmocistoze so protiglivična zdravila predpisana vzporedno z antibakterijskimi zdravili. Virusno vnetje se zdravi tudi z antibiotikom, ker je pogosto povezano z bakterijsko okužbo.
- Zdravljenje s kisikom. Uporablja se ob prisotnosti respiratornih motenj in okvarjene homeostaze plina pri novorojenčku. V hudih primerih zdravljenje ni popolno brez umetnega pljučnega prezračevanja.
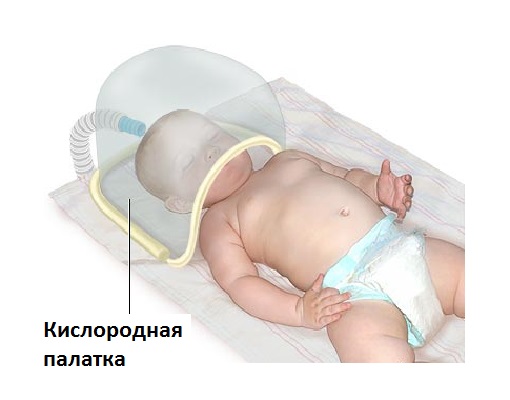 Zdravljenje s kisikom lahko izvedemo s pomočjo kisikovega šotora.
Zdravljenje s kisikom lahko izvedemo s pomočjo kisikovega šotora. - Ustvarjanje ugodne mikroklime. Pomembno vlogo ima mikroklima, pri kateri je temperatura zraka za dojenčke 24–26 ° C, pri nedonošenčkih v inkubatorju - 30–32 ° C in 34–36 ° C, če ima otrok manj kot 1500 gramov. Vlažnost se ohranja pri 60–70%.
- Masaža Masaže se izvajajo v obliki božanja, lahnega udarca in stiskanja prsi s strani.
- Čiščenje dihalnih poti. Za izboljšanje izločanja izpljunka se otrok nekaj minut pusti v drenažno mesto 3-4 krat na dan. Dišne poti se očistijo s sesanjem sluznice in namakanjem sluznice z raztopino natrijevega bikarbonata.
- Moč. Način prehranjevanja otroka je odvisen od njegovega stanja in starosti.. Zaradi izgube apetita, prebavnih motenj in splošne slabosti, ki otežuje sesanje, se hranjenje opravi s sondo ali z vnosom hrane s kapalno metodo. V idealnem primeru se za to vzame mleko, ki je izraženo v materi. Če to ni mogoče, se uporabi prilagojena mlečna formula. Ko se stanje otroka izboljša, se postopoma prenesejo na samostojno hranjenje, najprej z bradavico ali žlico (od 1-krat na dan), nato pa z materinimi prsi.
Pomembna naloga matere med otrokovo boleznijo je ohranjanje dojenja. Mleko krepi imunski sistem in vsebuje vse potrebne snovi, ki prispevajo k okrevanju otroka.
Trajanje in prognoza zdravljenja
Trajanje zdravljenja in napoved za okrevanje sta odvisna od povzročitelja bolezni, resnosti otrokovega stanja in sočasnih bolezni. V večini primerov je pljučnica lahko zdravljiva. Z ustrezno in pravočasno zdravstveno oskrbo opazimo izboljšanje pri 2-3 tednih bolezni. Zanj je značilno zmanjšanje znakov respiratorne odpovedi, obnove apetita in normalizacije živčnega sistema.
Vnetje pljuč, ki ga povzroča Pneumocystis, se zdravi dlje. Njegova inkubacijska doba je od 8 dni do 1 meseca. Skupno trajanje bolezni je 7–8 tednov, pri nedonošenčkih pa le akutno obdobje traja 4-6 tednov.
Toda v nekaterih primerih lahko bolezen povzroči nevarne zaplete in posledice.
Nevarni zapleti in posledice za novorojenčke
Stopnja sodobne medicine je tako visoka, da pomaga pri reševanju dojenčkov z diagnozo intrauterine ali pridobljene pljučnice. Vendar so posledice bolezni včasih zelo resne. Razdeljeni so na:
- Pljučni:
- zastoj v pljučih
- pnevmotoraks,
- padec pljučnega režnja,
- plevritis.
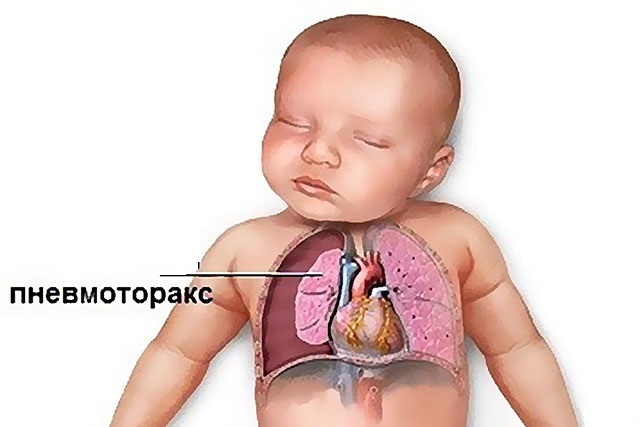 Pneumotoraks - kopičenje zraka ali plinov med steno prsnega koša in pljuča
Pneumotoraks - kopičenje zraka ali plinov med steno prsnega koša in pljuča
- Ekstrapulmonalni:
- penjen izcedek iz ust,
- otitis,
- moteno črevesno gibljivost,
- motnje cirkulacije,
- koagulacijske motnje (DIC),
- krvavitev kože in sluznice (hemoragični sindrom),
- podhranjenosti in prebave, t
- encefalitis
- meningitis
- sepsa,
- presnovne motnje (acidoza, znižana raven kalcija, natrija, kalija v telesu, krvni sladkor, zvišanje ravni bilirubina), t
- sclerama - zbijanje kože in podkožnega tkiva,
- adrenalna insuficienca,
- motnje vida in sluha (po trpljenju pljučnice se priporoča spremljanje delovanja teh organov),
Zapleti pljučnice pri novorojenčkih zadevajo celoten organizem kot celoto in vsak organ in sistem ločeno.
Otroci, pri katerih je prišlo do pljučnice, imajo veliko večjo dovzetnost za bronhopulmonalne bolezni. Na tkivih pljuč ali bronhijev lahko ostanejo adhezije in brazgotine, imenovane alektaze. Ko govorimo o posledicah za zdravje otroka, je treba omeniti povečano tveganje za razvoj anemije in rahitisa pri nedonošenčkih, ki so imeli pri otrocih zgodnjo pljučnico.
Te vključujejo:
- Nalezljive bolezni nosečnice, vnetne bolezni sečil in črevesja.
- Vročina pri porodnicah.
- Prisotnost chorioamnioma pri porodnici (vnetje zgornje plasti endometrija ali plodov), cercevitis (vnetje materničnega vratu), endometritis (vnetje maternične sluznice) itd.
- Intrauterina hipoksija (kisikova stradanje) ploda in posledično mekonialna aspiracija (prodiranje amnijske tekočine v otrokov dihalni trakt).
- Asfiksija ploda (kisikova stradanja, zadušitev) med porodom.
- Motnje centralnega živčnega sistema zarodka.
- Sindrom motenj dihanja pri otroku.
- Prematurnost Pri globoko prezgodaj rojenih otrocih (s telesno maso do 1500 g) lahko tudi virusi noric-zoster in entero-virusi povzročijo prirojeno pljučnico.
Simptomi prirojene pljučnice

To je odvisno od metode okužbe in vrste patogenih mikroorganizmov, koliko časa bo trajalo do nastopa znakov bolezni.
V večini primerov se bolezen pojavi v 3-6 dneh po rojstvu.
V nekaterih primerih je to obdobje 7 dni (ko je okuženo z mikoplazmami) in 3-6 tednov (s klamidijsko pljučnico).
Pri novorojenčkih z intrauterino pljučnico se prvi znaki bolezni običajno pojavijo takoj po rojstvu:
- Asfiksija (za odstranitev otroka iz stanja zadušitve, so potrebni ukrepi za oživljanje),
- pomanjkanje joka ali šibek jok v novorojenčku,
- težave z dihanjem (šibko ali težko dihanje),
- suha koža (po možnosti s hemoragičnimi izpuščaji),
- povečane jeter
- vlažne hruške v pljučih med poslušanjem (sopenje lahko v začetni fazi ni, če vnetni proces pljuč ne dovoli dihati),
- letargija, apatija otroka, šibkost, pomanjkanje refleksov ali pretirana vznemirljivost,
- motnje srčnega ritma
- pogosta regurgitacija ali bruhanje pri otroku, driska, pomanjkanje apetita, izguba telesne teže,
- bledice kože in sluznic, včasih tudi z modrikastim odtenkom,
- otekanje nog,
- znatno povečanje telesne temperature - do 40 ° C ali nizke temperature - 35 ° C (dojenčki so nagnjeni k povišani telesni temperaturi, pri nedonošenčkih, ponavadi so zmanjšani pri pljučnici).

Diagnozo postavimo na podlagi preiskav in analiz, saj so simptomi prirojene pljučnice podobni kot pri drugih boleznih:
- sindrom dihalne stiske
- mekonialna aspiracija,
- pnevmotoraks,
- razvojne bolezni pljuč ali organov prsnega koša.
Ko je slika pogosta, je zdravljenje teh bolezni drugačno.
Za diagnozo se pregleda kri in opravi rentgenski pregled.
Preiskave krvi kažejo nenormalno število levkocitov in povečanje števila nevtrofilcev, kar kaže na prisotnost infekcijskega procesa.
Radiografija pregleda spremembe v pljučih, eno ali obe, odvisno od tega, ali ima dojenček enostransko ali dvostransko pljučnico.
V času bivanja v bolnišnici se spremlja zdravje novorojenčka. Po odpustu iz porodnišnice mora pediater obiskati otroka mesec dni.
Zdravljenje prirojene pljučnice

Praviloma, ko se postavi diagnoza "prirojene pljučnice", se otrok postavi v bolnišnico in zdravi brez matere.
Dojenčke hranimo v pokrovu in zagotovimo vlažen kisik.
V vsakem primeru so predpisani antibiotiki.
Bolezen je resna, v nujnih primerih (zastoj srca ali dihanja) se izvajajo ukrepi za oživljanje.
Zdravljenje novorojenčkov poteka v kompleksu:
- Razstrupljanje telesa. Odstranjevanje toksinov, normalizacija vodno-elektrolitskega in kislinsko-baznega ravnovesja.
- Odprava srčnega popuščanja.
- Izogibanje intravaskularni koagulaciji.
- Blokada perifernega krvnega obtoka, da se normalizira in zmanjša neželena aktivnost možganskih področij, ki so vključena v patološki proces.
- Zdravljenje pljučnice per se.
Zdravljenje se nadaljuje tako dolgo, dokler je stanje novorojenčka stabilno s pozitivno dinamiko.
Akutna faza bolezni običajno traja približno dva tedna.
Po tem se stanje stabilizira in učinki dihalne odpovedi se začnejo zmanjševati.
Otrok mora normalizirati vitalne procese - dihanje, srčno delovanje, temperaturo.
Začeti mora nenehno pridobivati na teži.
Poleg tega morajo biti testi normalni, rentgenski pregled organov prsnega koša pa mora pokazati, da se je vnetni proces ustavil.
Skupni čas zdravljenja je približno mesec dni. Na več načinov je prognoza odvisna od pravočasne diagnoze in imunitete otroka. Nedonošenčki so še posebej ranljivi.
Kaj je neonatalna pljučnica
Pljučnica novorojenčkov (pljučnica) je nalezljiva bolezen pljučnega tkiva pri otrocih v prvih 28 dneh življenja z značilnimi simptomi zastrupitve in sprememb v dihalih..
 Pri vnetju pljuč so alveole napolnjene s skrivnostjo in prenehajo delovati.
Pri vnetju pljuč so alveole napolnjene s skrivnostjo in prenehajo delovati.
V nevarnosti so:
- nedonošenčki (rojeni na gestacijski starosti manj kot 38 tednov),
- otroci z intrauterino zaostalostjo rasti (telesna teža manj kot 2500 g), t
- otroci, rojeni s carskim rezom.
Poleg tega številni dejavniki znatno povečajo verjetnost za razvoj bolezni pri otroku, na primer:
- fetalno hipoksijo (kisikovo stradanje). Pojavi se zaradi pomanjkanja kisika v krvi matere, placentne insuficience (pomanjkanje kisika za plod skozi žile placente),
- aspiracijski sindrom, ko med vdihavanjem del amnijske tekočine pride v dihalni sistem,
- poškodb pri rojstvu
- hipoksija pri porodu - dolgo brezvodno obdobje (več kot 24 ur),
- nalezljive bolezni sečil in dihalnih sistemov matere, t
- pljučne malformacije (bronho-pulmonalna displazija).
Zanimivo je, da je tretjina pljučnice pri novorojenčkih sekundarna spremljajoča bolezen glede na glavno. Na primer, prirojena pljučnica lahko deluje na podlagi hemolitične bolezni, hude rojne travme, sepse. Takšna pljučnica pogosto določa resnost osnovne bolezni in njen izid.
Vrste bolezni
- Prirojena (ali intrauterina) pljučnica. Okužbe okužijo plod v maternici. Delijo se na transplacentalno, ko okužba pride do otroka od matere skozi placento. Antenatalno, ko se plod okuži skozi plodovnico. In intrapartum, ko je otrok okužen med prehodom skozi rodni kanal. Povzročitelj bolezni v tem primeru prodre iz amnijske tekočine ali iz okuženega genitalnega trakta matere (genitalnega trakta).
- Porodna pljučnica, ki se pojavi po rojstvu otroka. Delijo se na bolnišnično (bolnišnično) pljučnico, ko se okužba pojavi v porodnišnici ali neonatalni patologiji in zunaj bolnišnice, ko novorojenček ujame bolezni po odpustu iz porodnišnice.
Poleg tega se lahko vrsta patogena pljučnice razdeli na bakterijske, virusne in glivične.
Simptomi bolezni
V klinični manifestaciji pljučnice pri novorojenčkih obstaja več skupin simptomov:
- Intoksikacijski sindrom - nastane kot posledica zastrupitve otrokovega telesa s toksini virusov ali bakterij. Prizadeti so predvsem živčni in imunski sistemi. To se kaže v šibkosti otroka, zavrnitvi jesti, zaspanosti, bledici ali zamašenosti kože. Pogosto se lahko pojavijo tudi regurgitacije ali napadi prehodnega zastoja dihanja (apneja).
- Kršitve dihalnega sistema - nastanejo kot posledica poškodbe pljučnega tkiva in posledično pomanjkanja kisika. Pojavlja se v povečanem dihanju, udeležbi v aktu dihanja pomožnih mišic (krčenje medrebrnih prostorov, otekanje nosnih kril). Dihanje novorojenčka postane stokanje, hrupno, včasih se od daleč sliši hripanje. Koža okrog ustnic in okončin ima modrikast odtenek, kar je znak kislinske izgube.
- Kršitve srčno-žilnega sistema se kažejo v obliki tahikardije (povečanega srčnega utripa), nižjega krvnega tlaka, edema.
- Kršitve živčnega sistema - povečana razdražljivost otroka, tesnoba, regurgitacija, zmanjšan mišični tonus.
- Manifestacije drugih organov in sistemov - povečanje jeter in vranice, zgodnje zlatenice (porumenelost kože pred 3 dnevi otrokovega življenja).
Simptomi pljučnice pri novorojenčkih - galerija fotografij
Pomembno je vedeti, da je povišanje telesne temperature pri novorojenčkih s pljučnico neobvezen znak. Hipotermija se lahko pojavi pri otrocih v prvem dnevu življenja (telesna temperatura je nižja od 36 stopinj). To kaže na zmanjšano imunsko reaktivnost in hudo zastrupitev.
Staphylococcus aureus je najpogostejši vzrok za pljučnico v zdravstvenih ustanovah. Posebna značilnost stafilokokne pljučnice je močan sindrom zastrupitve (telesna temperatura nad 38,5 ° C, motnje dihanja). Otrok hitro razvije dihalno odpoved.
Staphylococcus uničuje pljučno tkivo, kar povzroči nastanek votlin in bikov, napolnjenih z gnojem. Vnetni proces se pogosto seli v sosednja tkiva in razvije plevritis. Stafilokokna pljučnica, otežena z abscesom ali plevritis, je pogosto vzrok smrti novorojenčkov.
Posebnosti prirojene pljučnice pri dojenčkih: t
- Klinične in radiološke manifestacije bolezni se pojavijo v prvih 72 urah otrokovega življenja.
- Vir okužbe je mati - ima isto patogeno floro kot dojenček.
- Otrok pogosto ima infekcijske žarišča v organih, ki mejijo na pljuča.
- Značilno je povečanje jeter in vranice od prvega dneva otrokovega življenja.
- V posteljici po rojstvu so ugotovljene vnetne spremembe.
Posebnosti pljučnice pri nedonošenčkih
- Bolezen z nespecifičnimi znaki je slabo sesanje, povečana razdražljivost otroka, bledica ali cianoza kože, zmanjšanje telesne temperature, motnje spanja, izguba telesne teže ali povečanje zaradi otekanja.
- Pozna manifestacija respiratornih motenj (starost 1-2 tedna).
- Pogostejši zapleti pljučnice kot pri dolgotrajnih novorojenčkih.
- Penast izpust iz ust. Pojavi se kot posledica zastojev v pljučih.
- Pri nedonošenčkih je pogosteje prišlo do zastrupitve s krvjo zaradi pljučnice.
Pnevmocist je najpogostejši povzročitelj pljučnice pri nedonošenčkih. Potek takšne pljučnice traja 4-8 tednov in je razdeljen na več stopenj:
- Začetne manifestacije (prva 1-2 tedna bolezni). Značilni so nespecifični simptomi v obliki počasnega sesanja, slabega povečanja telesne mase, povečanega dihanja med kopanjem, sesanja. Včasih pride do rahlega kašlja, rahlega blata (driska).
- Višina bolezni (2-4 tedne bolezni). Pojavlja se huda kratka sapa (povečano število vdihov do 80-140 na minuto), paroksizmalni kašelj, razbarvanje kože (modra, siva). Telesna temperatura se redko dvigne.
- Stopnja resorpcije (popravilo) je značilna po počasnem izginotju zadihanosti, kašlja, znakov zastrupitve.
Šolski videoposnetki dr. Komarovskega o pljučnici pri otrocih
Zdravljenje novorojenčkov se nadaljuje do olajšanja akutnega obdobja bolezni (približno 2 tedna). Med resorpcijo pljučnice se uporablja podporna in obnovitvena terapija.
Zdravljenje pljučnice pri novorojenčkih se izvaja le v bolnišnici pod strogim nadzorom neonatologa!
Glavni vidiki pri zdravljenju pljučnice pri novorojenčkih so:
- Zaščitni način. Vzdrževanje optimalne temperature in vlažnosti zraka (+ 24 ... + 26 ° C v oddelku z vlago 60–70%). Pri nedonošenčkih, ki tehtajo do 1,5 kg, se temperatura v inkubatorju ohranja pri + 34 ... + 36 ° C. Pregrevanje je nezaželeno, podobno kot hipotermija. Zahteva redno prezračevanje prostorov. Priporočljivo je, da otroke ne ovijete in omejite njihovo gibanje, zato je treba pogosto spremeniti položaj telesa čez dan.
- Hranjenje Če je otrok v resnem stanju ali v globokih nedoraslih, se ga hrani s sondo ali s kapalno metodo. V ta namen uporabite mleko ali prilagojene mešanice.Z izboljšanjem stanja in nastankom sesalnega refleksa se otrok hrani z žlico ali dojko. V resnem stanju celotna zahtevana količina hrane, ki jo otrok ne more absorbirati, zato je med hranjenjem injiciran s tekočino (glukoza, oralno) skozi sondo ali pipeto.
- Kisik terapija je vnos ogrevanega in vlaženega kisika skozi masko, kateter, v couvez.
- Antibakterijsko zdravljenje - odvisno od patogena in vrste pljučnice.
- Imunokorjektivna terapija - uvedba imunoglobulinov, krvne plazme.
- Zdravljenje srčno-žilne insuficience - uporaba srčnih glikozidov zaradi življenjskih razlogov, diuretiki.
- V primeru obstruktivnega sindroma (bronhospazma) se uporabljajo bronhodilatatorji (npr. Alupent).
- Sanacija zgornjih dihalnih poti - odstranjevanje sluzi z uporabo električne črpalke.
- Vibrirajoča masaža - božanje, svetlo udarjanje, stiskanje prsnega koša s strani.

 sodelovanje pomožnih mišic pri aktu dihanja, kar se kaže v inhibiciji jugularne jame in medrebrnih prostorov,
sodelovanje pomožnih mišic pri aktu dihanja, kar se kaže v inhibiciji jugularne jame in medrebrnih prostorov, porodne poškodbe, ponavadi hrbtenice, poškodbe zgornjih prsnih segmentov in vratne hrbtenice,
porodne poškodbe, ponavadi hrbtenice, poškodbe zgornjih prsnih segmentov in vratne hrbtenice, infekcijske in vnetne bolezni prebavnega, dihalnega in sečilnega sistema nosečnice,
infekcijske in vnetne bolezni prebavnega, dihalnega in sečilnega sistema nosečnice, Intrauterina pljučnica se pojavi takoj po rojstvu
Intrauterina pljučnica se pojavi takoj po rojstvu Zdravljenje s kisikom lahko izvedemo s pomočjo kisikovega šotora.
Zdravljenje s kisikom lahko izvedemo s pomočjo kisikovega šotora. Pneumotoraks - kopičenje zraka ali plinov med steno prsnega koša in pljuča
Pneumotoraks - kopičenje zraka ali plinov med steno prsnega koša in pljuča